Страховые взносы в налоговую за ИП и сотрудников
На днях тоже столкнулся с тем, что банк-клиент не принимает платёжки, ругаясь на то, что в полях ПоказательОснования=ТППоказательПериода=МС.01.2017
Ему нужно, что бы значения в этих полях были нулевые.
Обратился в банк, их главбух обратился к разработчиками банк-клиента и вот что они ответили:
__________________________________________________________________________________
Здравствуйте!
Были приняты изменения в налоговый кодекс, что страховые взносы администрируют налоговые органы.
Есть Приказ 107н, который определяет правила заполнения платежа в бюджет.
Система работает согласно приказа 107н.
Согласно п.2 Приложения 4 Приказа 107н:
«…
2. Настоящие Правила распространяются на:
плательщиков страховых взносов и иных платежей в бюджетную систему Российской Федерации, …»
То есть, при указании статуса составителя 08 должны применяться правила Приложения 4.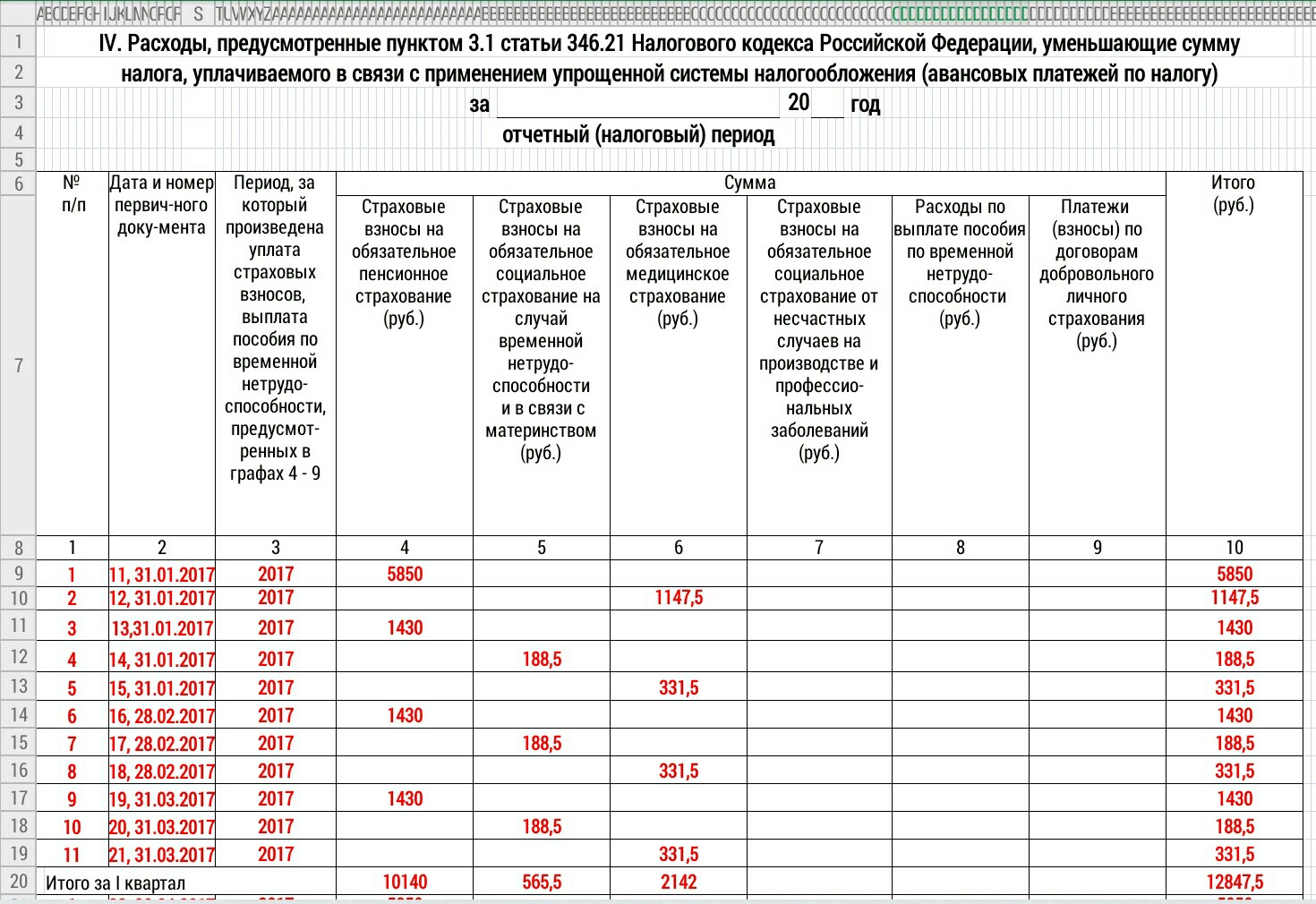
Согласно п.5 Приложения 4 Приказа 107н:
«…
5. В реквизитах «106», «107», «109» распоряжения о переводе денежных средств указывается ноль («0»).
…»
То, при заполнении по правилам Приложения 4 в реквизите 106 должен указывать «0» ( и другое значение, например «ТП» не допускается).
Дополнительно:
Еще раз повторю, касаемо данного запроса и проблемы клиентов. Клиенты неверно трактуют 107н и ссылаются на приложение 2, где про статус сост. 08 ничего не сказано и когда они указывают статус составителя 08, далее документ регламентируется не приложением 2, а приложение 4 из 107н как я и написал выше.
Соответственно в документе, либо необходимо указать статус составителя 01(плательщик сборов), либо в реквизитах «106», «107», «109» распоряжения о переводе денежных средств указывается ноль («0»).
В актуальной сборке 396, проблем с ibank2 касаемо нового законодательства возникать не должно, проблемы только в том, что клиенты неправильно трактуют данный приказ.
С уважением, Сейтниязов Артур
Специалист отдела внедрения и сопровождения Компания «БИФИТ» — www.bifit.com Тел. +7 (499) 705-01-01 Тел. 8-800-333-911-0
E-mail: [email protected]
____________________________________________________________________________
Т.е. разработчики готовы внести изменения, но изменения в 107Н законодательно еще не приняты. Как только примут все изменения в 107Н банк сразу обновить базу для заполнения платежей.
Страховые взносы ип при усн доходы с работниками
]]>Подборка наиболее важных документов по запросу Страховые взносы ип при усн доходы с работниками (нормативно–правовые акты, формы, статьи, консультации экспертов и многое другое).
Формы документов: Страховые взносы ип при усн доходы с работникамиСудебная практика: Страховые взносы ип при усн доходы с работникамиПодборка судебных решений за 2019 год: Статья 14 «Размер страховых взносов, уплачиваемых плательщиками страховых взносов, не производящими выплат и иных вознаграждений физическим лицам» Федерального закона «О страховых взносах в Пенсионный фонд Российской Федерации, Фонд социального страхования Российской Федерации, Федеральный фонд обязательного медицинского страхования»
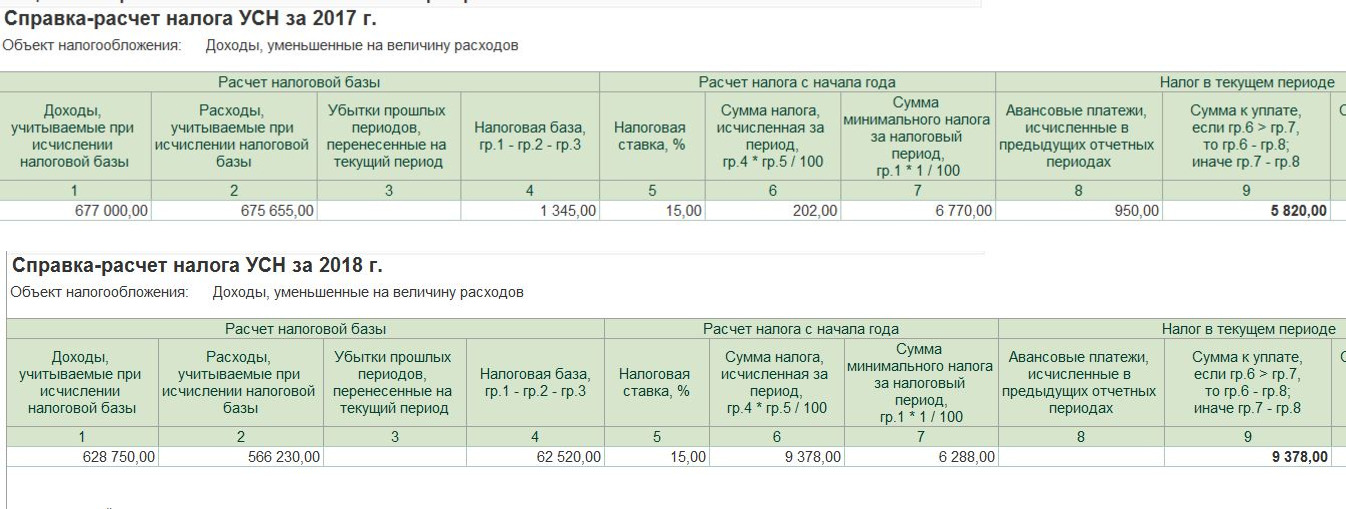
(ООО «Журнал «Налоги и финансовое право»)Как указал суд, признавая позицию налогоплательщика правомерной, база по страховым взносам для ИП, не имеющего работников и применяющего УСН с объектом налогообложения «доходы минус расходы», должна исчисляться исходя из суммы доходов, уменьшенных на величину расходов.
 При этом суд сослался на Постановление КС РФ от 30.11.2016 N 27-П и на п. 27 Обзора судебной практики ВС РФ N 3 (2017), утвержденного ВС РФ 12.07.2017. Открыть документ в вашей системе КонсультантПлюс:
При этом суд сослался на Постановление КС РФ от 30.11.2016 N 27-П и на п. 27 Обзора судебной практики ВС РФ N 3 (2017), утвержденного ВС РФ 12.07.2017. Открыть документ в вашей системе КонсультантПлюс:Подборка судебных решений за 2018 год: Статья 14 «Размер страховых взносов, уплачиваемых плательщиками страховых взносов, не производящими выплат и иных вознаграждений физическим лицам» Федерального закона «О страховых взносах в Пенсионный фонд Российской Федерации, Фонд социального страхования Российской Федерации, Федеральный фонд обязательного медицинского страхования»
(Юридическая компания «TAXOLOGY»)Предприниматель оспаривал конституционность ч. 1, 3 ст. 5, ст. ст. 14 — 16 Федерального закона от 24.07.2009 N 212-ФЗ, поскольку указанные нормы, в случае когда страхователь является индивидуальным предпринимателем, применяющим упрощенную систему налогообложения с объектом налогообложения «доходы» и привлекающим наемных работников, приводят к необходимости уплаты страховых взносов за себя, в том числе с сумм, выплаченных в виде заработной платы работникам, и страховых взносов с них.

 Статьи, комментарии, ответы на вопросы: Страховые взносы ип при усн доходы с работниками
Статьи, комментарии, ответы на вопросы: Страховые взносы ип при усн доходы с работникамиСнижаем налоговую нагрузку на бизнес: возврат страховых взносов для ИП на УСН | Развитие малого и среднего предпринимательства | Национальный проект
2_5467590700356864373.jpg 17.45 MBСэкономить на налогах можно вполне реально и легально. Достаточно разобраться в законодательстве. Так, если вы выбрали объектом налогообложения «доходы», то можно уменьшить начисленный УСН-налог и авансовые платежи по нему на суммы страховых взносов и ряд других платежей.
 Налог должны уменьшить за счет отчислений на пенсионное, медицинское, социальное страхование (в том числе, от несчастных случаев на производстве и на больничные сотрудникам).
Налог должны уменьшить за счет отчислений на пенсионное, медицинское, социальное страхование (в том числе, от несчастных случаев на производстве и на больничные сотрудникам). Полный перечень страховых взносов, позволяющих уменьшить налог, приведён в подп. 1 п. 3.1 ст. 346.21 НК РФ.Важно помнить, что уменьшить налог получится только в случае соблюдения нескольких требований, установленных законодательно. А именно:
- Страховые взносы должны быть перечислены в том же отчетном периоде, за который считается налог. Например, налог за I квартал можно уменьшить на страховые взносы, оплаченные с 1 января по 31 марта. При этом, не имеет значения за какой период начислены эти взносы.
- Налог уменьшается в пределах сумм начисленных обязательных страховых взносов. Это требование ограничивает возможность уменьшения налога (авансовых платежей) на излишние (по сравнению с начисленными) суммы уплаты по страховым взносам. Если есть переплата, то она уменьшает налог (авансы) в периоде, когда принято решение о её зачёте (см.
 письмо Минфина от 16.11.2016 № 03-11-11/67299).
письмо Минфина от 16.11.2016 № 03-11-11/67299). - Налог уменьшается только на суммы взносов, начисленные за период применения упрощёнки. Если в предыдущем налоговом периоде вы работали по иному режиму налогообложения, то взносы, начисленные за этот период, не учитываются при расчёте УСН-налога (письма Минфина России от 29.03.2013 № 03-11-09/10035, от 29.12.2012 № 03-11-09/99).
- ИП без сотрудников могут снизить налог за счет страховых взносов полностью, а ИП с сотрудниками и ООО — вернут не более 50% от суммы налога. (абз. 5 п. 3.1 ст. 346.21 НК РФ).
Все условия, дающие право на уменьшение начисленных сумм на страховые взносы, приведены в п. 3.1 ст. 346.21 НК РФ.
Кроме того, помимо различных страховых выплат возврату подлежат также взносы, начисленные как 1% от дохода. Причем распространяется это правило на обе категории ИП — с сотрудниками и без. (письмо Минфина России от 14.10.2016 № 03-11-11/60146).
сколько нужно отработать лет, чтобы выйти на пенсию?
Известный факт, что для получения законного права выхода на пенсию необходимо наработать хотя бы минимальный стаж. Вот только количество лет, которые принимаются во внимание Пенсионным фондом, каждый год меняется. И особую актуальность данное утверждение получило в последние пару лет, когда новая пенсионная реформа предложила постепенное увеличение пенсионного возраста. И, чтобы россияне могли ориентироваться во всей этой «неразберихе», специалисты ПФР прокомментировали ситуацию, которая имеет место на текущий год.
Вот только количество лет, которые принимаются во внимание Пенсионным фондом, каждый год меняется. И особую актуальность данное утверждение получило в последние пару лет, когда новая пенсионная реформа предложила постепенное увеличение пенсионного возраста. И, чтобы россияне могли ориентироваться во всей этой «неразберихе», специалисты ПФР прокомментировали ситуацию, которая имеет место на текущий год.
Согласно уверениям представителей Пенсионного фонда России, наши соотечественники в 2021 году имеют право на получение законных начислений от государства только в случае достижения определенного возраста. Так, если говорить о мужской половине, то они могут выйти на заслуженный отдых по достижению возраста 61,5 года. Для женщин этот показатель должен соответствовать уровню в 56,5 года. Если же речь идет о работниках муниципальных и государственных структур, то у мужчин этот возраст должен соответствовать 61,6 года, а у женщин – 56,6 года.
Не преминули в Пенсионном фонде заострить внимание и на том обстоятельстве, что свою роль в данном вопросе играет и наработанный гражданами стаж.
Для мужчин:
- индивидуальный пенсионный коэффициент 21
- страховой стаж 12 лет
- возраст 61,5 года
Для женщин:
- индивидуальный пенсионный коэффициент 21
- страховой стаж 12 лет
- возраст 56,5 года
Главная
Бухгалтерский и налоговый учет
1C:Бухгалтерия
Все участки учета, любая система налогообложения (ОСНО, ЕНВД, УСН), любой вид деятельности. Можно вести учет нескольких организаций в одной базе. Мощные и удобные средства анализа и отчетов. Регламентные операции автоматизированы.
Можно вести учет нескольких организаций в одной базе. Мощные и удобные средства анализа и отчетов. Регламентные операции автоматизированы.
1C:Бухгалтерия
Бухгалтерский и налоговый учет, сдача отчетности через Интернет для ИП и организаций
1C:Мультибух
Позволяет «одной кнопкой» выполнять регулярные задачи по всем клиентам, например, автоматически формировать декларации, контролировать сдачу отчетности, выполнять централизованный аудит, распознавать документы и автоматически распределять их по базам клиентов, и т.д.
1C:Мультибух
Сервис фирмы 1С для бухгалтеров и компаний, ведущих учет и отчетность нескольких юридических лиц и/или ИП c помощью программы 1С:Бухгалтерия в облачном сервисе 1cfresh. com
com
1C:Бухгалтерия СПЕЦ (лом+шкуры)
Приложение рекомендуется использовать организациям, на постоянной основе занимающимся покупкой и продажей лома и отходов чёрных и цветных металлов, алюминия вторичного и его сплавов, сырых шкур животных
1C:Бухгалтерия СПЕЦ (лом+шкуры)
Бухгалтерский и налоговый учет, учет НДС при покупке и продаже лома и отходов чёрных и цветных металлов, алюминия вторичного и его сплавов, сырых шкур животных
Комплексная автоматизация малого и среднего бизнеса
1С:Управление нашей фирмой
Владельцу и руководителю – управление бизнесом: планирование, контроль, анализ. Сотрудникам – планирование и отражение текущей повседневной деятельности. Планируйте, оперативно учитывайте и эффективно управляйте различными участками учета на предприятии. Используйте электронный документооборот, обрабатывайте заказы покупателей с сайта интернет-магазина.
Сотрудникам – планирование и отражение текущей повседневной деятельности. Планируйте, оперативно учитывайте и эффективно управляйте различными участками учета на предприятии. Используйте электронный документооборот, обрабатывайте заказы покупателей с сайта интернет-магазина.
1С:Управление нашей фирмой
Решение для комплексной автоматизации компаний и ИП. Идеально до 20 рабочих мест. Автоматизирует продажи (оптовые, розничные, через интернет), услуги и сервисы, несложное производство, работу с клиентами и CRM.
Решения для торговли
1C:Розница
Программа обеспечивает оперативный учет, планирование, анализ, оперативную и управленческую отчетность для торгового предприятия. Также может использоваться в качестве кассовой программы.
1C:Розница
Автоматизация розничных магазинов, как одиночных, так и сетевых. Подключение необходимого обрудования, использование штрихкодов на всех этапах работы с товаром.
1C:Касса
Программа работает с автономными ККТ Штрих-МПЕЙ-Ф, Атол 91Ф/92Ф, смарт-терминалами Эвотор и любыми ККТ с сертификатом «Совместимо! Система программ 1С:Предприятие». Поддерживает ЕГАИС 3.0, НДС 20%, продажу маркированных товаров (выбытие из оборота).
1C:Касса
1С:Касса — облачный сервис для подключения онлайн-касс, централизованного управления торговыми точками, простого товароучета, работы с интернет-заказами, контроля доставки и аналитики.
Для малого и микро-бизнеса
Сервис 1С:Нулевка
Для предпринимателей, у которых нет доходов и не начисляется заработная плата с начала года, и которые не уплачивают ЕНВД (вмененка) или ПСН (патент). Программа напомнит, какую отчетность необходимо сдавать и когда, и сформирует все требуемые документы.
1С:Предприниматель
Ведите учет и сдавайте отчетность через Интернет. Любые виды деятельности, любые системы налогообложения. Расчет налогов, и составление отчетности и отправка ее через Интернет. Простое оформление типичных операций, электронный обмен с банками и контрагентами, подготовка счетов, накладных, актов, платежек, договоров и др.
1С:Предприниматель
Понятная бухгалтерия для предпринимателей — для работы не нужно знать бухучет
1С:Электронные трудовые книжки
Для организаций и ИП, которые не ведут кадровый учет в программах 1С (1С:Бухгалтерия 8, 1С:Зарплата и управление персоналом 8 и др.)
1С:Электронные трудовые книжки
Бесплатная программа для ведения электронных трудовых книжек, простого кадрового учета и подготовки отчета СЗВ-ТД для Пенсионного фонда России
Расчет зарплаты, кадровый учет
1С:Зарплата и управление персоналом
Для предприятия любого масштаба: от индивидуального предпринимателя до холдинга. Ведите кадровый учет, рассчитывайте зарплату и другие начисления, выплачивайте зарплату, формируйте и сдавайте через Интернет отчетность в ФНС, ПФР, ФСС и Росстат.
Ведите кадровый учет, рассчитывайте зарплату и другие начисления, выплачивайте зарплату, формируйте и сдавайте через Интернет отчетность в ФНС, ПФР, ФСС и Росстат.
1С-КАМИН: Зарплата
Программа позволит вам легко и быстро рассчитать заработную плату сотрудникам, вести кадровый учёт, формировать регламентированную отчётность. Программа идеально подходит для коммерческих организаций любого масштаба и вида деятельности, а также для индивидуальных предпринимателей.
1С-КАМИН: Зарплата
Ведение кадрового учета и формирование регламентированной отчётности для коммерческих организаций и индивидуальных предпринимателей, полноценный учет совместителей.
Универсальные межотраслевые продукты и сервисы
1C:CRM
Приложение позволяет предприятиям всех сфер деятельности, ИП и самозанятым работать с клиентами в режиме «онлайн», организовать единую базу клиентов с удобным поиском, фиксировать входящие и исходящие активности по клиентам, ускорить процессы продажи благодаря «роботам-помощникам» и др.
1C:CRM
Облачный продукт для повышения продаж с универсальным набором инструментов для пользователей.
1С:Маркетинг. Лидогенерация
Приложение позволяет создавать и управлять рекламными кампаниями на популярных интернет-площадках, таких как Яндекс.Директ, Яндекс.Маркет, Google Реклама, myTarget; обеспечивает автоматизацию работы с социальной сетью ВКонтакте.
1С:Маркетинг. Лидогенерация
Специализированное решение для поиска и привлечения потенциальных клиентов в сети Интернет с использованием широких возможностей контекстной и таргетированной рекламы.
Решения для среднего бизнеса
1C:Бухгалтерия КОРП
Все возможности 1С:Бухгалтерии, а также полноценный сквозной учет в разрезе подразделений, учет НДС при покупке и продаже лома и отходов чёрных и цветных металлов, алюминия вторичного и его сплавов, сырых шкур животных, расчеты в рамках государственных контрактов и многое другое
1C:Бухгалтерия КОРП
Полнофункциональная бухгалтерия, подходит для организаций, которым необходим полноценный сквозной учет в разрезе подразделений
1С:Комплексная автоматизация
Автоматизация управления и учета: планирование, CRM и маркетинг, продажи, закупки, склад, доставка, производство, кадры, зарплата, казначейство, финансовый результат и контроллинг. Управленческий, бухгалтерский и налоговый учет по одной или нескольким организациям. Поддержка интернет-магазинов. Аналитические отчеты, контроль эффективности ключевых процессов. Формирование и сдача регламентированной отчетности через Интернет.
Управленческий, бухгалтерский и налоговый учет по одной или нескольким организациям. Поддержка интернет-магазинов. Аналитические отчеты, контроль эффективности ключевых процессов. Формирование и сдача регламентированной отчетности через Интернет.
1С:Комплексная автоматизация
Управленческий, торговый, производственный, бухгалтерский и налоговый учет по одной или нескольким организациям. Полный расчет зарплаты. Планирование, повышение эффективности бизнеса
Решения для крупного бизнеса
1С:ERP Управление предприятием
Функциональные возможности на уровне ERP-систем международного класса. Управление финансами, бюджетированием, продажами, закупками, производством, складом, запасами, персоналом и затратами. Организация ремонтов, регламентированный учет и многое другое.
1С:ERP Управление предприятием
Решение для построения комплексных информационных систем управления деятельностью любого предприятия или холдинга. Разработано с учетом лучших мировых и отечественных практик автоматизации крупного и среднего бизнеса
Для некоммерческих организаций
1С:Бухгалтерия некоммерческой организации
Для образовательных учреждений операции по родительской плате и обучение студентов.
1С:Бухгалтерия некоммерческой организации КОРП
Все участки учета, учет обособленных подразделений, выделенных на отдельный баланс, раздельный учет НДС, бюджет НКО и его план-фактный анализ.
Для государственных учреждений gos.1cfresh.com
1С:Бухгалтерия государственного учреждения
Высокий уровень автоматизации: учет нефинансовых и финансовых активов, обязательств, расчетов по доходам и ущербу, государственных и муниципальных контрактов, НДС и налога на прибыль, санкционирование расходов бюджетов и плановых показателей деятельности, расчет финансовых результатов и учет исполнения сметы.
1С:Зарплата и кадры государственного учреждения
Программа позволяет автоматизировать кадровый и воинский учет, расчет заработной платы в государственных и муниципальных учреждениях, правоохранительных органах, воинских частях, медицинских и образовательных учреждениях и т. д. Позволяет вести учет в учреждениях любого масштаба и юридической структуры, формировать и сдавать отчетность через Интернет.
1С-КАМИН: Зарплата для бюджетных учреждений
В программе вы сможете рассчитать зарплату, налоги и страховые взносы, вести кадровый учёт, сформировать и отправить отчётность. Позволяет вести учет в учреждениях любого масштаба и юридической структуры, формировать и сдавать отчетность через Интернет.
Отраслевые и специализированные решения 1С
1C:Расчет квартплаты и бухгалтерия ЖКХ
Приложение предназначено для управляющих компаний, товариществ собственников жилья, расчетно-кассовых центров, жилищно-эксплуатационных управлений, абонентских отделов поставщиков услуг. Автоматизирует расчет начислений по квартплате, коммунальным услугам, бухгалтерский и налоговый учет.
1C:Расчет квартплаты и бухгалтерия ЖКХ
Автоматизирует расчет начислений по квартплате, коммунальным услугам, а также бухгалтерский и налоговый учет для предприятий жилищно-коммунальной отрасли
1С:Садовод
Программа не требует специального обучения. Отчетность СНТ заполняется автоматически, программа заранее предупредит о сроках ее сдачи.
1С:Садовод
Понятная программа для председателей и бухгалтеров СНТ. Учет участков, взносов, расходов, зарплаты, составление и сдача регламентированной отчетности
1С:Бухгалтерия сельскохозяйственного предприятия
Автоматизирует бухгалтерский и налоговый учет сельскохозяйственного предприятия, включая подготовку регламентированной и специализированной отчетности
1С:МДЛП
Для организаций, оказывающих медицинскую помощь, аптек и аптечных пунктов/киосков, образовательных организаций, учреждений социального обслуживания и др.
1С:МДЛП
Приложение позволяет регистрировать вывод из оборота лекарственных препаратов в МДЛП (автоматизированной системе мониторинга движения маркированных лекарственных препаратов от производителя до конечного потребителя)
Будущее здоровья сна: революция в науке о сне и медицине, основанная на данных
Шварц, Дж. Р. Л. и Рот, Т. Нейрофизиология сна и бодрствования: фундаментальная наука и клиническое значение. Curr. Neuropharmacol. 6 , 367–378 (2008).
CAS PubMed PubMed Central Статья Google Scholar
Имери, Л. и Опп, М. Р. Как (и почему) иммунная система заставляет нас спать. Nat. Rev. Neurosci. 10 , 199–210 (2009).
CAS PubMed PubMed Central Статья Google Scholar
Доусон Д. и Рид К. Усталость, алкоголь и снижение работоспособности. Nature 388 , 235 (1997).
CAS PubMed Статья Google Scholar
Bertisch, S. M. et al. Бессонница с объективной короткой продолжительностью сна и риском сердечно-сосудистых заболеваний и общей смертности: исследование здоровья сердца во сне. Спящий режим 41 , zsy047 (2018).
PubMed Central Статья Google Scholar
Боннет, М. Х. и Аранд, Д. Л. Мы хронически недосыпаем. Sleep 18 , 908–911 (1995).
CAS PubMed Статья Google Scholar
Дрейк, К. Л., Рорс, Т., Ричардсон, Г., Уолш, Дж. К. и Рот, Т.Расстройство сна при сменной работе: распространенность и последствия, выходящие за рамки симптоматических дневных рабочих. Sleep 27 , 1453–1462 (2004).
PubMed Статья Google Scholar
Демент, В. К. и Воган, К. К. Обещание сна: пионер медицины сна исследует жизненно важную связь между здоровьем, счастьем и спокойным сном (Delacorte Press, Нью-Йорк, 1999).
Google Scholar
Groeger, J. A., Zijlstra, F. & Dijk, D.-J. Количество сна, проблемы со сном и их предполагаемые последствия в репрезентативной выборке из примерно 2000 взрослых британцев. J. Сон. Res. 13 , 359–371 (2004).
CAS PubMed Статья Google Scholar
Хафнер, М., Степанек, М., Тейлор, Дж., Троксель, В. М. и ван Столк, К. Почему важен сон — экономические издержки недосыпания: сравнительный анализ между странами. Rand Health Q. 6 , 11 (2017).
PubMed PubMed Central Google Scholar
Хиллман, Д. Р., Мерфи, А. С., Антик, Р. и Пецзулло, Л. Экономические издержки нарушений сна. Sleep 29 , 299–305 (2006).
PubMed Статья Google Scholar
Озминковски, Р. Дж., Ван, С. и Уолш, Дж.K. Прямые и косвенные издержки нелеченой бессонницы у взрослых в США. Sleep 30 , 263–273 (2007).
PubMed Статья Google Scholar
Ohayon, M. et al. Рекомендации Национального фонда сна по качеству сна: первый отчет. Сон. Здравоохранение 3 , 6–19 (2017).
PubMed Статья Google Scholar
Taheri, S. Связь между короткой продолжительностью сна и ожирением: мы должны рекомендовать больше сна, чтобы предотвратить ожирение. Arch. Дис. Ребенок. 91 , 881–884 (2006).
CAS PubMed PubMed Central Статья Google Scholar
Авад, К. М., Малхотра, А., Барнет, Дж. Х., Куан, С. Ф. и Пеппард, П. Э. Физические упражнения связаны с уменьшением частоты нарушений дыхания во сне. г.J. Med. 125 , 485–490 (2012).
PubMed PubMed Central Статья Google Scholar
Сент-Онж М.-П., Микич А. и Пьетролунго К. Э. Влияние диеты на качество сна. Adv. Nutr. 7 , 938–949 (2016).
CAS PubMed PubMed Central Статья Google Scholar
Клайн, К. Э. Двунаправленная связь между упражнениями и сном: последствия для соблюдения режима упражнений и улучшения сна. г. J. Lifestyle Med. 8 , 375–379 (2014).
PubMed PubMed Central Статья Google Scholar
Уокер, М. Почему мы спим: новая наука о сне и сновидениях (Penguin, Великобритания, 2017).
Google Scholar
Shan, Z. et al. Продолжительность сна и риск диабета 2 типа: метаанализ проспективных исследований. Уход за диабетом 38 , 529–537 (2015).
PubMed Статья Google Scholar
Вульф, К., Гатти, С., Веттштейн, Дж. Г. и Фостер, Р. Г. Нарушение сна и циркадных ритмов при психических и нейродегенеративных заболеваниях. Nat. Rev. Neurosci. 11 , 589 (2010).
CAS PubMed PubMed Central Статья Google Scholar
Marshall, N. S. et al. Апноэ во сне как независимый фактор риска общей смертности: исследование Busselton Health Study. Sleep 31 , 1079–1085 (2008).
PubMed PubMed Central Статья Google Scholar
Капуччио, Ф. П., Купер, Д., Д’Элия, Л., Страцзулло, П. и Миллер, М. А. Продолжительность сна предсказывает сердечно-сосудистые исходы: систематический обзор и метаанализ проспективных исследований. евро. Heart J. 32 , 1484–1492 (2011).
PubMed Статья Google Scholar
King, C. R. et al. Короткая продолжительность сна и кальцификация коронарной артерии. J. Am. Med. Доц. 300 , 2859–2866 (2008).
CAS Статья Google Scholar
Чандола, Т., Ферри, Дж. Э., Перски, А., Акбаралы, Т.И Мармот, М. Г. Влияние короткой продолжительности сна на риск ишемической болезни сердца наиболее велико среди людей с нарушением сна: проспективное исследование, проведенное группой Whitehall II. Sleep 33 , 739–744 (2010).
PubMed PubMed Central Статья Google Scholar
Нагаи М., Хошид С. и Карио К. Продолжительность сна как фактор риска сердечно-сосудистых заболеваний — обзор новейшей литературы. Curr. Кардиол. Ред. 6 , 54–61 (2010).
PubMed PubMed Central Статья Google Scholar
Lin, X. et al. Работа в ночную смену увеличивает заболеваемость раком груди и смертность от всех причин: метаанализ 16 проспективных когортных исследований. Сон. Med. 16 , 1381–1387 (2015).
PubMed Статья Google Scholar
Кнутсон, К. Л., Шпигель, К., Пенев, П. и Ван Каутер, Э. Метаболические последствия лишения сна. Сон. Med. Ред. 11 , 163–178 (2007).
PubMed PubMed Central Статья Google Scholar
Ju, Y.-E. С., Люси, Б. П. и Хольцман, Д. М. Сон и патология болезни Альцгеймера — двунаправленная взаимосвязь. Nat. Rev. Neurol. 10 , 115–119 (2014).
CAS PubMed Статья Google Scholar
Спира, А. П., Чен-Эдинборо, Л. П., Ву, М. Н. и Яффе, К. Влияние сна на риск снижения когнитивных функций и деменции. Curr. Opin. психиатрия 27 , 478 (2014).
PubMed PubMed Central Статья Google Scholar
Браун, Б. М., Рейни-Смит, С. Р., Бакс, Р.С., Вайнборн, М. и Мартинс, Р. Н. Изучение двунаправленной связи между сном и бета-амилоидом. Curr. Opin. психиатрия 29 , 397–401 (2016).
PubMed Статья Google Scholar
Becker, N. B. et al. Депрессия и качество жизни у пожилых людей: опосредующий эффект качества сна. Внутр. J. Clin. Health Psychol. 18 , 8–17 (2018).
Артикул Google Scholar
Беседовский, Л., Ланге, Т. и Борн, Дж. Сон и иммунная функция. Pflügers Arch.-Eur. J. Physiol. 463 , 121–137 (2012).
CAS Статья Google Scholar
Лу, Ю., Тиан, Н., Инь, Дж., Ши, Ю. и Хуанг, З. Связь между продолжительностью сна и риском рака: метаанализ проспективных когортных исследований. PLoS ONE 8 , e74723 (2013 г.).
CAS PubMed PubMed Central Статья Google Scholar
Blask, D. E. Мелатонин, нарушение сна и риск рака. Сон. Med. Ред. 13 , 257–264 (2009).
PubMed Статья Google Scholar
Шпигель К., Шеридан Дж. Ф. и Ван Каутер Е. Влияние лишения сна на реакцию на иммунизацию. Джама 288 , 1471–1472 (2002).
PubMed Статья Google Scholar
Willetts, M., Hollowell, S., Aslett, L., Holmes, C. и Doherty, A. Статистическое машинное обучение фенотипов сна и физической активности на основе данных датчиков 96 220 участников британского биобанка. Sci. Отчет 8 , 7961 (2018).
PubMed PubMed Central Статья CAS Google Scholar
Джайсвал, С. Дж., Тополь, Э. Дж. И Стейнхубл, С. Р. Оцифровка способа улучшения здоровья сна. Ланцет 393 , 639 (2019).
PubMed Статья Google Scholar
Morgenthaler, T. I. et al. Параметры практики для клинической оценки и лечения нарушений циркадного ритма сна. Отчет Американской академии медицины сна. Sleep 30 , 1445–1459 (2007).
PubMed PubMed Central Статья Google Scholar
Хао, Ю. и Фостер, Р.Сети беспроводных датчиков тела для приложений мониторинга здоровья. Physiol. Измер. 29 , R27 – R56 (2008).
PubMed Статья Google Scholar
Shepard, J. W. et al. История развития медицины сна в США. J. Clin. Sleep Med. 1 , 61–82 (2005).
PubMed PubMed Central Статья Google Scholar
Phelps, A. J. et al. Амбулаторное полисомнографическое исследование посттравматических кошмаров посттравматического стрессового расстройства. Сон , 41 . https://doi.org/10.1093/sleep/zsx188 (2018).
Schwichtenberg, A. J., Choe, J., Kellerman, A., Abel, E. A. и Delp, E. J. Педиатрическая видеосомнография: может ли обработка сигналов / видео различать состояния сна и бодрствования? Фронт. Педиатр. 6 , 158 (2018).
CAS PubMed PubMed Central Статья Google Scholar
Baltrušaitis, T., Ahuja, C. & Morency, L.-P. Мультимодальное машинное обучение: обзор и таксономия. IEEE Trans. Pattern Anal. Мах. Intell. 41 , 423–443 (2018).
PubMed Статья Google Scholar
Колфилд, Б., Регинатто, Б. и Слевин, П. Не все датчики созданы одинаковыми: основа для оценки технологий измерения производительности человека. npj Digital Med. 2 , 7 (2019).
Артикул Google Scholar
Troiano, R.P. et al. Физическая активность в США измеряется акселерометром. Med. Sci. Спортивные упражнения. 40 , 181–188 (2008).
Артикул PubMed Google Scholar
Садех А. Роль и актуальность актиграфии в медицине сна: обновленная информация. Сон. Med. Ред. 15 , 259–267 (2011).
PubMed PubMed Central Статья Google Scholar
Мартин, Дж. Л., Хаким, А. Д. Актиграфия запястья. Сундук 139 , 1514–1527 (2011).
PubMed PubMed Central Статья Google Scholar
Moon, Y. et al. Мониторинг походки при рассеянном склерозе с помощью новых носимых датчиков движения. PLoS ONE 12 , e0171346 (2017).
PubMed PubMed Central Статья CAS Google Scholar
Аггарвал К., Хаданга С., Джоти С., Казаглис Л. и Шривастава Дж. Структурированный подход к обучению с нейронными условными случайными полями для определения стадии сна. в 2018 Международная конференция IEEE по большим данным (Big Data) 1318–1327 (IEEE, 2018). https://www.ieee.org/conferences/publishing/index.html.
Таль, А., Шинар, З., Шаки, Д., Кодиш, С., Гольдбарт, А. Валидация устройства для бесконтактного мониторинга сна по сравнению с полисомнографией. J. Clin. Sleep Med. 13 , 517–522 (2017).
PubMed PubMed Central Статья Google Scholar
Пааласмаа, Дж., Леппакорпи, Л. и Партинен, М. Количественная оценка респираторных вариаций с помощью измерений датчика силы. in 2011 Ежегодная международная конференция общества инженеров IEEE в медицине и биологии , Vol.2011, 3812–3815 (IEEE, 2011). https://www.ieee.org/conferences/publishing/index.html.
Пааласмаа, Дж., Тойвонен, Х. и Партинен, М. Адаптивное моделирование сердечного ритма для измерения частоты сердечных сокращений на баллистокардиограммах. IEEE J. Biomed. Здоровье Информ. 19 , 1945–1952 (2015).
PubMed Статья Google Scholar
Чоу, П., Нагендра, Г., Абишеганаден, Дж. И Ван, Ю.Мониторинг дыхания с помощью системы надувного матраса. Physiol. Измер. 21 , 345 (2000).
CAS PubMed Статья Google Scholar
Chee, Y., Han, J., Youn, J. & Park, K. Сенсорная система надувного матраса с балансировочной трубкой для неограниченного измерения дыхания и движений сердцебиения. Physiol. Измер. 26 , 413 (2005).
PubMed Статья Google Scholar
Арлотто П., Гримальди М., Нэк Р. и Жину Ж.-М. Бесконтактный ультразвуковой датчик для контроля дыхания. Датчики 14 , 15371–15386 (2014).
PubMed Статья CAS Google Scholar
Садек, И., Беллмант, Дж., Кодыш, М., Абдулразак, Б. и Мохтари, М. Новый ненавязчивый подход к мониторингу сна с использованием волоконной оптики в среде обитания с искусственным окружением. в Международной конференции по умным домам и телематике здравоохранения , 48–60 (Springer, 2017).
Chen, Z. et al. Одновременное измерение частоты дыхания и пульса с помощью многомодового оптоволоконного датчика с микроизгибом. J. Biomed. Опт. 19 , 057001 (2014).
PubMed Статья Google Scholar
Kam, J. W. et al. Систематическое сравнение беспроводной системы eeg с сухими электродами и проводной системы eeg с мокрыми электродами. NeuroImage 184 , 119–129 (2019).
PubMed Статья Google Scholar
Finan, P.H. et al. Валидация беспроводного самостоятельного применения амбулаторного устройства электроэнцефалографического мониторинга сна на здоровых добровольцах. J. Clin. Sleep Med. 12 , 1443–1451 (2016).
PubMed PubMed Central Статья Google Scholar
Колей Б. и Дей Д.Система ансамбля для автоматической классификации стадий сна с использованием одноканального сигнала ЭЭГ. Comput. Биол. Med. 42 , 1186–1195 (2012).
CAS PubMed Статья Google Scholar
Myllymaa, S. et al. Оценка пригодности использования набора электродов для лобной ЭЭГ и подбородочных электродов для ЭМГ для определения стадии сна в полисомнографии. J. Sleep Res. 25 , 636–645 (2016).
PubMed Статья Google Scholar
Луни, Д., Говердовский, В., Розенцвейг, И., Моррелл, М. Дж. И Мандич, Д. П. Носимый внутриушной энцефалографический датчик для мониторинга сна. предварительные наблюдения из исследований дневного сна. Ann. Являюсь. Грудной. Soc. 13 , 2229–2233 (2016).
PubMed PubMed Central Статья Google Scholar
Mikkelsen, K. B. et al. Постановка сна и бодрствования на основе машинного обучения на основе электроэнцефалограммы вокруг уха превосходит ручную оценку и актиграфию. J. Sleep Res. 28 , e12786 (2018).
PubMed PubMed Central Google Scholar
Накамура, Т., Алкураши, Ю. Д., Моррелл, М. Дж. И Мандич, Д. Носимые устройства: автоматический мониторинг ночного сна со стандартизированным внутриушным датчиком ЭЭГ. IEEE Trans.Биомед. Англ. 67 , 203–212 (2019).
PubMed Статья Google Scholar
Ван, Ф., Ли, Г., Чен, Дж., Дуань, Ю. и Чжан, Д. Новые полусухие электроды для приложений интерфейса мозг-компьютер. J. Neural Eng. 13 , 046021 (2016).
PubMed Статья Google Scholar
Henriksen, A. et al.Использование фитнес-трекеров и умных часов для измерения физической активности в исследованиях: анализ потребительских носимых устройств на запястье. J. Med. Интернет Res. 20 , e110 (2018).
PubMed PubMed Central Статья Google Scholar
Боргер, Дж. Н., Хубер, Р. и Гош, А. Регистрация циклов сна и бодрствования с помощью повседневных взаимодействий с сенсорным экраном смартфона. npj Digital Med. 2 , 73 (2019).
Артикул Google Scholar
Хао, Т., Син, Г. и Чжоу, Г. iSleep: ненавязчивый мониторинг качества сна с помощью смартфонов. in Proceedings of the 11th ACM Conference on Embedded Networked Sensor Systems , 4 (ACM, 2013). https://www.acm.org/publications.
Онг, А. и Гиллеспи, М. Б. Обзор приложений для смартфонов для анализа сна. World J. Otorhinolaryngol.- Глава. Neck Surg. 2 , 45 (2016).
PubMed PubMed Central Статья Google Scholar
Мин, С. Д., Юн, Д. Дж., Юн, С. В., Юн, Ю. Х. и Ли, М. Исследование системы бесконтактного мониторинга сигналов дыхания с использованием ультразвуковой допплерографии. Med. Биол. Англ. Comput. 45 , 1113–1119 (2007).
PubMed Статья Google Scholar
Шахшахани, А., Бхадра, С. и Зилич, З. Система непрерывного респираторного мониторинга с использованием ультразвукового пьезопреобразователя. в Circuits and Systems (ISCAS), Международный симпозиум IEEE 2018 г., посвященный , 1–4 (IEEE, 2018). https://www.ieee.org/conferences/publishing/index.html.
Rahman, T. et al. DoppleSleep: бесконтактная ненавязчивая система определения сна с использованием доплеровского радара ближнего действия. in Proceedings of the 2015 ACM International Joint Conference on Pervasive and Ubiquitous Computing , 39–50 (ACM, 2015).https://www.acm.org/publications.
Nijsure, Y. et al. Сверхширокополосная импульсная радиосистема для бесконтактного неинвазивного респираторного мониторинга. IEEE Trans. Биомед. Англ. 60 , 1509–1517 (2013).
PubMed Статья Google Scholar
Kaltiokallio, O.J., Yigitler, H., Jäntti, R. & Patwari, N. Неинвазивный мониторинг частоты дыхания с использованием одной пары COTS TX-RX.in Proceedings of the 13th International Symposium on Information Processing in Sensor Networks , 59–70 (IEEE Press, 2014). https://www.ieee.org/conferences/publishing/index.html.
Адиб, Ф., Мао, Х., Кабелак, З., Катаби, Д. и Миллер, Р. С. Умные дома, контролирующие дыхание и частоту сердечных сокращений. в Труды 33-й ежегодной конференции ACM по человеческому фактору в вычислительных системах , 837–846 (ACM, 2015). https://www.acm.org/publications.
Droitcour, A. D., Boric-Lubecke, O. & Kovacs, G. T. Отношение сигнал / шум в доплеровской радиолокационной системе для измерения частоты сердечных сокращений и дыхания. IEEE Trans. Микроу. Теория Тех. 57 , 2498–2507 (2009).
Артикул Google Scholar
Чжао, М., Юэ, С., Катаби, Д., Яаккола, Т. С. и Бьянки, М. Т. Изучение стадий сна по радиосигналам: условная состязательная архитектура. in Proceedings of the 34th International Conference on Machine Learning , 4100–4109 (2017).https://www.acm.org/publications.
Hsu, C.-Y. и другие. Легкое домашнее наблюдение за сном и бессонницей с помощью радиосигналов. Proc. ACM Interact., Mob., Wearable Ubiquitous Technol. 1 , 59 (2017).
Артикул Google Scholar
Татараидзе А. и др. Классификация стадий сна на основе биорадиолокации. в Общество инженерии в медицине и биологии (EMBC), 2016 г., 38-я ежегодная международная конференция IEEE, , 2839–2842 (IEEE, 2016).https://www.ieee.org/conferences/publishing/index.html.
Nam, Y., Kim, Y. & Lee, J. Мониторинг сна на основе трехосного акселерометра и датчика давления. Датчики 16 , 750 (2016).
Артикул Google Scholar
Radha, M. et al. Классификация стадий сна по вариабельности сердечного ритма с использованием нейронных сетей долговременной краткосрочной памяти. Sci. Репу . 9 (1), 1–11 (2019).
Ясумото, К., Ямагути, Х. и Шигено, Х. Обзор технологий обработки потоков данных Интернета вещей в реальном времени. J. Inf. Процесс. 24 , 195–202 (2016).
Google Scholar
Брагацци, Н. Л., Гульельми, О. и Гарбарино, С. SleepOMICS: как большие данные могут революционизировать науку о сне. Внутр. J. Environ. Res. Общественное здравоохранение 16 , E291 (2019).
PubMed Статья Google Scholar
Якчирема, Д. К., Сарабия-Якоме, Д., Палау, К. Э. и Эстев, М. А. Интеллектуальная система для мониторинга сна путем интеграции Интернета вещей с аналитикой больших данных. IEEE Access 6 , 35988–36001 (2018).
Артикул Google Scholar
Чанг, М. и Чжан, Т. Туман и Интернет вещей: обзор исследовательских возможностей. IEEE Internet Things J. 3 , 854–864 (2016).
Артикул Google Scholar
Yousefpour, A. et al. Все, что нужно знать о туманных вычислениях и связанных с ними парадигмах периферийных вычислений: полный обзор. J. Syst. Архитектура 98 , 289–330 (2019).
Артикул Google Scholar
Aazam, M. & Huh, E.-N. Туманные вычисления и связь на основе интеллектуальных шлюзов для облака вещей. в Международной конференции 2014 г. по будущему Интернету вещей и облачным технологиям , 464–470 (IEEE, 2014).https://www.ieee.org/conferences/publishing/index.html.
Hsieh, Y.-Z. Подушка Интернета вещей, определяющая качество сна. in 2018 1st International Cognitive Cities Conference (IC3) , 266–267 (IEEE, 2018). https://www.ieee.org/conferences/publishing/index.html.
Сангат П., Индраван-Сантьяго, М. и Таниар, Д. Управление данными датчиков в облаке: хранение данных, прием и извлечение данных. Concurr. Вычисл .: Практ.Exp. 30 , e4354 (2018).
Артикул Google Scholar
Захария, М., Чоудхури, М., Франклин, М. Дж., Шенкер, С. и Стойка, И. Спарк: кластерные вычисления с рабочими наборами. HotCloud 10 , 95 (2010).
Google Scholar
Ван Дронгелен, В. Обработка сигналов для нейробиологов (Academic Press, 2018).
Девасахаям, С. Р. Сигналы и системы в биомедицинской инженерии: обработка сигналов и моделирование физиологических систем (Springer Science & Business Media, 2012).
Тополь Э. Дж. Высокоэффективная медицина: конвергенция человеческого и искусственного интеллекта. Nat. Med. 25 , 44 (2019).
CAS PubMed Статья Google Scholar
Рамеш А., Камбхампати К., Монсон Дж. Р. и Дрю П. Искусственный интеллект в медицине. Ann. R. Coll. Surg. Англ. 86 , 334 (2004).
CAS PubMed PubMed Central Статья Google Scholar
Шахин М. и др. Глубокое обучение и бессонница: помощь врачам в постановке диагноза. IEEE J. Biomed. Здоровье Информ. 21 , 1546–1553 (2017).
PubMed Статья Google Scholar
Малафеев А. и др. Автоматическая оценка стадии сна человека с использованием deep. Нейронная сеть. Фронт. Neurosci. 12 , 781 (2018).
Артикул Google Scholar
Bauer, J. S. et al. ShutEye: повышение осведомленности о рекомендациях по здоровому сну с помощью мобильного периферийного дисплея. in Proceedings of the 2012 ACM Annual Conference on Human Factors in Computing Systems — CHI ’12 , 1401–1410. ACM (ACM Press, 2012).https://www.acm.org/publications.
Choi, Y. K. et al. Приложения для смартфонов для поддержки самостоятельного управления сном: обзор и оценка. J. Clin. Спать. Med. 14 , 1783–1790 (2018).
PubMed PubMed Central Статья Google Scholar
Bhat, S. et al. Есть ли клиническая роль приложений для сна для смартфонов? Сравнение определения цикла сна приложением для смартфона с полисомнографией. J. Clin. Спать. Med. 11 , 709–15 (2015).
PubMed PubMed Central Статья Google Scholar
Majumder, S. et al. Умные дома для пожилых людей в сфере здравоохранения — последние достижения и исследовательские задачи. Датчики 17 , E2496 (2017).
PubMed Статья Google Scholar
Сатейя, М. Дж. Международная классификация нарушений сна. Сундук 146 , 1387–1394 (2014).
PubMed Статья Google Scholar
Subramanian, S., Hesselbacher, S., Mattewal, A. & Surani, S. Пол и возраст влияют на влияние медленноволнового сна на дыхание у пациентов с синдромом обструктивного апноэ во сне. Дыхание сна. 17 , 51–56 (2013).
PubMed Статья Google Scholar
Розенберг, Р. С. и Ван Хаут, С. Программа оценки надежности межканальных показателей Американской академии медицины сна: оценка стадий сна. J. Clin. Sleep Med. 9 , 81–87 (2013).
PubMed PubMed Central Статья Google Scholar
Danker-hopfe, H. et al. Надежность между экспертами для оценки сна в соответствии с Rechtschaffen & Kales и новым стандартом AASM. J. Sleep Res. 18 , 74–84 (2009).
PubMed Статья Google Scholar
Biswal, S. et al. Оценка сна на уровне экспертов с помощью глубоких нейронных сетей. J. Am. Med. Поставить в известность. Доц. 25 , 1643–1650 (2018).
PubMed PubMed Central Статья Google Scholar
Садех А., Шарки К. М. и Карскадон М. А. Идентификация сна и бодрствования на основе активности: эмпирическая проверка методологических проблем. Sleep 17 , 201–207 (1994).
CAS PubMed Статья Google Scholar
Penzel, T. et al. Цифровой анализ и технические характеристики. J. Clin. Sleep Med. 3 , 109–120 (2007).
PubMed Статья Google Scholar
Palotti, J. et al. Тест на большой когорте для классификации сна и бодрствования с помощью методов машинного обучения. npj Digital Med. 2 , 50 (2019).
Артикул Google Scholar
Yan, R. et al. Мультимодальность объединения сигналов полисомнографии для автоматической оценки сна. Биомед. Сигнальный процесс. Контроль 49 , 14–23 (2019).
Артикул Google Scholar
Сано, А. и Пикард, Р. В. Распознавание зависимой от сна консолидации памяти с данными мультимодальных датчиков.in 2013 Международная конференция IEEE по сетям датчиков тела , 1–4 (IEEE, 2013). https://www.ieee.org/conferences/publishing/index.html.
LeCun, Y. et al. Сверточные сети для изображений, речи и временных рядов. Handb. Нейронная сеть теории мозга. 3361 , 1995 (1995).
Google Scholar
Hochreiter, S. & Schmidhuber, J. Долгосрочная краткосрочная память. Neural Comput. 9 , 1735–1780 (1997).
CAS Статья Google Scholar
Аггарвал К., Джоти С., Фернандес-Луке Л. и Шривастава Дж. Состязательное обучение репрезентации без учителя для временных рядов деятельности. in Proceedings of the AAAI Conference on Artificial Intelligence , Vol. 33, 834–841 (AAAI, 2019).
Чен З. и Лю Б. Машинное обучение на протяжении всей жизни. Synth.Лекции Артиф. Intell. Мах. Учить. 10 , 1–145 (2016).
Артикул Google Scholar
Finelli, L. A., Achermann, P. & Borbély, A. A. Индивидуальные отпечатки пальцев в топографии ЭЭГ сна человека. Нейропсихофармакология 25 , S57 (2001).
CAS PubMed Статья Google Scholar
Buckelmüller, J., Landolt, H.-P., Stassen, H. & Achermann, P.Подобные чертам индивидуальные различия в электроэнцефалограмме сна человека. Неврология 138 , 351–356 (2006).
PubMed Статья CAS Google Scholar
Миккельсен, К. и де Вос, М. Персонализация моделей глубокого обучения для автоматического определения стадии сна. Препринт на https://arxiv.org/abs/1801.02645 (2018).
Инь, З., Wang, Y., Liu, L., Zhang, W. & Zhang, J. Выбор межсубъектных признаков ЭЭГ для распознавания эмоций с использованием исключения рекурсивных признаков передачи. Фронт. Нейророботикс 11 , 19 (2017).
Артикул Google Scholar
Jiang, Y. et al. Классификация приступов по сигналам ЭЭГ с использованием трансферного обучения, полууправляемого обучения и нечеткой системы TSK. IEEE Trans. Neural Syst. Реабилитация англ. 25 , 2270–2284 (2017).
Артикул Google Scholar
Konečn, J. et al. Федеративное обучение: стратегии повышения эффективности общения. Препринт на https://arxiv.org/abs/1610.05492 (2016) (доклад семинара в НИПС).
Гуань, Ю., Ли, К. и Роли, Ф. Об уменьшении влияния ковариантных факторов на распознавание походки: метод ансамбля классификаторов. IEEE Trans. Pattern Anal.Мах. Intell. 37 , 1521–1528 (2015).
PubMed Статья Google Scholar
Pillay, K. et al. Автоматизированная стадия сна ЭЭГ у доношенного ребенка с использованием подхода генеративного моделирования. J. Neural Eng. 15 , 036004 (2018).
PubMed Статья Google Scholar
Smith, M. T. et al. Использование актиграфии для оценки нарушений сна и нарушений циркадного ритма сна и бодрствования: Руководство по клинической практике Американской академии медицины сна. J. Clin. Sleep Med. 14 , 1231–1237 (2018).
PubMed PubMed Central Статья Google Scholar
Stretch, R. et al. Sleepdb: клиническая и административная база данных, разработанная для улучшения диагностики, лечения и длительного отслеживания нарушений сна. в A34. Скрининг, диагностика и лечение нарушений сна , A1389 – A1389 (Журналы Американского торакального общества, 2019).https://www.atsjournals.org/doi/abs/10.1164/ajrccm-conference.2019.199.1_MeetingAbstracts.A1389.
Stenholm, S. et al. Продолжительность сна и нарушения сна как предикторы ожидаемой продолжительности здоровой и свободной от хронических болезней жизни в возрасте от 50 до 75 лет: объединенный анализ трех когорт. Ж. Геронтология: сер. А 74 , 204–210 (2018).
Google Scholar
Кастелл, М., Маковски, Т., Bocquet, V. & Stranges, S. Продолжительность сна и мультиморбидность в Люксембурге. Результаты Европейского исследования состояния здоровья. Ред. Эпидемиол Санте Публик 66 , S414 (2018).
Артикул Google Scholar
Fox, R. S. et al. Кластер симптомов нарушения сна и связанной с раком усталости у пациентов с раком груди, проходящих химиотерапию. Поддержка. Care Cancer 28 , 845–855 (2019).
PubMed PubMed Central Статья Google Scholar
Jung, D. et al. Продольная связь плохого качества сна с тошнотой и рвотой, вызванными химиотерапией, у пациентов с раком груди. Психосом. Med. 78 , 959–965 (2016).
CAS PubMed Статья Google Scholar
Брейли, Т. Дж., Кратц, А.Л., Каплиш Н. и Червин Р. Д. Сон и когнитивные функции при рассеянном склерозе. Sleep 39 , 1525–1533 (2016).
PubMed PubMed Central Статья Google Scholar
Ashare, R. L. et al. Нарушение сна при отказе от курения: отмена или побочный эффект лечения? J. Smok. Cessat. 12 , 63–70 (2017).
PubMed Статья Google Scholar
Сильва, Э. Х., Лоулер, С. и Лангбекер, Д. Эффективность мобильного здоровья для самоконтроля в уменьшении боли, психологического стресса, усталости и сна у выживших после рака: систематический обзор. J. Выжившие после рака 13 , 97–107 (2019).
Артикул Google Scholar
Palesh, O. et al. Вторичные результаты поведенческого вмешательства в сон: рандомизированное клиническое испытание. Health Psychol. 38 , 196 (2019).
PubMed PubMed Central Статья Google Scholar
Mussa, BM, Schauman, M., Kumar, V., Skaria, S. & Abusnana, S. диабет: рандомизированное контролируемое клиническое исследование. Диабет, метабол. Syndr. Obes .: цели Ther. 12 , 991 (2019).
CAS Статья Google Scholar
Khosla, S. et al. Потребительские технологии сна: заявление о позиции Американской академии медицины сна. J. Clin. Sleep Med. 14 , 877–880 (2018).
PubMed PubMed Central Статья Google Scholar
Туоминен, Дж., Пелтола, К., Сааресранта, Т. и Валли, К. Точность оценки параметров сна потребительского домашнего баллистокардиографа, отслеживающего сна: исследование проверки. J. Clin. Sleep Med. 15 , 483–487 (2019).
PubMed PubMed Central Статья Google Scholar
де Корте, Э. М., Визер, Н., Янссен, Дж. Х., Винк, П. и Краай, В. Оценка приложения мобильного здравоохранения для здоровья и благополучия на работе: качественное исследование с использованием смешанных методов. JMIR mHealth uHealth 6 , e72 (2018).
PubMed PubMed Central Статья Google Scholar
Sjövall, S. et al. Как справиться со стрессом: первоочередная оценка образа жизни для семейных работников. Кандидат наук. диссертация, Университет прикладных наук Сатакунта, Сатакуннан амматтикоркеакоулу (2015).
Munzner, T. et al. Визуальный анализ и проектирование . А.К. Серия визуализаций Петерса (А.К. Петерс, 2014). http://www.cs.ubc.ca/%7Etmm/vadbook/.
Choi, Y. K. et al. Приложения для смартфонов для поддержки самостоятельного управления сном: обзор и оценка. J. Clin. Sleep Med. 14 , 1783–1790 (2018).
PubMed PubMed Central Статья Google Scholar
Нонато, Л. Г. и Апетит, М. Многомерная проекция для визуальной аналитики: связывание методов с искажениями, задачами и обогащением макета. IEEE Trans. Vis. Comput. График. 25 , 2650–2673 (2019).
PubMed Статья Google Scholar
Фустер-Гарсия, Э., Бресо, А., Миранда, Дж. М. и Гарсия-Гомес, Дж. М. Анализ актиграфических паттернов для амбулаторного мониторинга. В Data Mining in Clinical Medicine , Ch 1, 3–17 (Humana Press, New York, NY, 2015).
Liang, Z. et al. Sleepexplorer: инструмент визуализации, позволяющий понять корреляцию между личными данными о сне и контекстными факторами. чел. Ubiquit. Comput. 20 , 985–1000 (2016).
Артикул Google Scholar
Duncan, M. et al. В трекерах активности реализованы различные методы изменения поведения, связанные с активностью, сном и малоподвижным поведением. Взаимодействовать. J. Med. Res. 6 , e13 (2017).
PubMed PubMed Central Статья Google Scholar
Равичандран, Р., Сиен, С.-В., Патель, С. Н., Кинц, Дж. А. и Пина, Л. Р. Осмысление сенсоров сна: как технологии определения сна поддерживают и подрывают здоровье сна.в Proceedings of the 2017 CHI Conference on Human Factors in Computing Systems , CHI’17, 6864–6875 (ACM, New York, NY, USA, 2017). https://www.acm.org/publications.
IEEE. Семинар IEEE VIS 2015 по персональной визуализации: изучение данных в повседневной жизни . https://www.vis4me.com/personalvis15/papers.html (2015).
Ryokai, K., Michahelles, F., Kritzler, M. и Syed, S. Обмен и интерпретация данных носимых датчиков с инструкторами по здоровью.in 2015 9-я Международная конференция по всеобъемлющим вычислительным технологиям для здравоохранения (PervasiveHealth) , 221–224 (2015).
Khairat, S. S. et al. Влияние инструментальных панелей визуализации на качество помощи и удовлетворенность клиницистов: комплексный обзор литературы. JMIR Hum. Факторы 5 , e22 (2018).
PubMed PubMed Central Статья Google Scholar
Гевин, В. Обмен данными: непредвзятость в отношении открытых данных. Природа 529 , 117–119 (2016).
PubMed PubMed Central Статья Google Scholar
Динов И. Д. Методологические проблемы и аналитические возможности моделирования и интерпретации больших данных в сфере здравоохранения. GigaScience 5 , 12 (2016).
PubMed PubMed Central Статья Google Scholar
Турахия, М. П. и др. Обоснование и дизайн крупномасштабного исследования на основе приложений для выявления сердечных аритмий с помощью умных часов: Apple Heart Study. г. Heart J. 207 , 66–75 (2019).
PubMed PubMed Central Статья Google Scholar
Dean, D. A. et al. Расширение масштабов научных открытий в медицине сна: национальный ресурс по исследованию сна. Sleep 39 , 1151–1164 (2016).
PubMed PubMed Central Статья Google Scholar
Lichstein, K. L. et al. Когнитивно-поведенческая терапия телездравоохранением при сопутствующих симптомах бессонницы и депрессии у пожилых людей. J. Clin. Psychol. 69 , 1056–1065 (2013).
PubMed PubMed Central Статья Google Scholar
Холмквист, М., Винсент, Н.И Уолш, К. Веб-vs телездравоохранение когнитивно-поведенческой терапии бессонницы: рандомизированное контролируемое исследование. Сон. Med. 15 , 187–195 (2014).
CAS PubMed Статья Google Scholar
van Drongelen, A. et al. Оценка медицинского вмешательства, направленного на улучшение поведения и сна, связанных со здоровьем, и снижение утомляемости пилотов авиакомпаний. Сканд. J. work, Environ.Здравоохранение 40 , 557–568 (2014).
Артикул Google Scholar
Бэбсон, К. А., Рамо, Д. Э., Балдини, Л., Вандри, Р. и Бонн-Миллер, М. О. Когнитивно-поведенческая терапия бессонницы с помощью мобильного приложения: осуществимость и начальная эффективность среди ветеранов с расстройствами, связанными с употреблением каннабиса. JMIR Res. Protoc. 4 , e87 (2015).
PubMed PubMed Central Статья Google Scholar
Шин, Дж. К., Ким, Дж. И Григсби-Туссен, Д. Вмешательства с использованием мобильных телефонов при нарушениях сна и качестве сна: систематический обзор. JMIR mHealth uHealth 5 , e131 (2017).
PubMed PubMed Central Статья Google Scholar
Саез, К. и Гарсия-Гомес, Дж. М. Кинематика больших биомедицинских данных для характеристики временной изменчивости и сезонности хранилищ данных: функциональный анализ данных временной эволюции данных по непараметрическим статистическим многообразиям. Внутр. J. Med. Поставить в известность. 119 , 109–124 (2018).
PubMed Статья Google Scholar
Саес, К., Роблес, М. и Гарсия-Гомес, Дж. М. Метрики стабильности для биомедицинских данных из нескольких источников, основанные на симплициальных проекциях на основе расстояний распределения вероятностей. Stat. Методы Мед. Res. 26 , 312–336 (2017).
PubMed Статья Google Scholar
Mathews, S.C. et al. Цифровое здоровье: путь к проверке. npj Digital Med. 2 , 38 (2019).
Артикул Google Scholar
Grigsby-Toussaint, D. S. et al. Приложения для сна и поведенческие конструкции: контент-анализ. Preventive Med. Отчет 6 , 126–129 (2017).
Артикул Google Scholar
Фино, Э.И Маццетти, М. Мониторинг здорового и нарушенного сна с помощью приложений для смартфонов: обзор экспериментальных данных. Дыхание сна. 23 , 13–24 (2018).
PubMed Статья Google Scholar
Пивек, Л., Эллис, Д. А., Эндрюс, С. и Джойнсон, А. Рост популярности носимых устройств для здоровья потребителей: обещания и препятствия. PLoS Med. 13 , e1001953 (2016).
PubMed PubMed Central Статья Google Scholar
Лауритцен, Дж., Муньос, А., Луис, Дж. С. и Сивит, А. Полезность трекеров активности у пожилых людей с ограниченной подвижностью: тематическое исследование. Шпилька. Health Technol. Поставить в известность. 192 , 759–762 (2013).
PubMed Google Scholar
Уилбэнкс, Дж. Т. и Тополь, Э. Дж. Остановить приватизацию данных здравоохранения. Nat. № 535 , 345 (2016).
CAS Статья Google Scholar
Пфиффнер, П. Б., Пиньоль, И., Наттер, М. Д. и Мандл, К. Д. C3-PRO: подключение исследовательского набора к системе здравоохранения с помощью i2b2 и FHIR. PLoS ONE 11 , e0152722 (2016).
PubMed PubMed Central Статья CAS Google Scholar
Коравос А., Хозин С. и Мандл К. Д. Разработка и внедрение безопасных и эффективных цифровых биомаркеров для улучшения результатов лечения пациентов. npj Digital Med. 2 , 14 (2019).
Артикул Google Scholar
Kay, M. et al. Колыбельная: система захвата и доступа для понимания среды сна. in Proceedings of the ACM Conference on Ubiquitous Computing , 226–234 (организация ACM, 2012). https://www.acm.org/publications.
Zhang, Y. et al. Сравнительное исследование характеристик мультидоменной ЭЭГ для классификации стадий сна. Comput. Intell. Neurosci. 2017 , 4574079 (2017).
PubMed PubMed Central Google Scholar
Giannakeas Biomed Sci, N.J. & Res, T. Автоматическая классификация стадий сна на основе ЭЭГ. Биомед. J. Sci. Tech. Res. 5 (2018). https://biomedres.us/pdfs/BJSTR.MS.ID.001535.pdf.
Park, J., Kim, D., Yang, C. & Ko, H. Динамический классификатор на основе SVM для носимых устройств для мониторинга нарушений сна.в 2016 Международная конференция IEEE по бытовой электронике (ICCE) , 309–310 (IEEE, 2016). https://www.ieee.org/conferences/publishing/index.html.
Pan, S.-T., Kuo, C.-E., Zeng, J.-H. И Лян, С.-Ф. Дискретная скрытая марковская модель с ограничениями на переходы для автоматического включения режима сна. Биомед. Англ. Онлайн 11 , 52 (2012).
PubMed PubMed Central Статья Google Scholar
Huang, Q. et al. Скрытые марковские модели для мониторинга циркадной ритмичности в телеметрических данных активности. J. R. Soc., Интерфейс 15 , 20170885 (2018).
Артикул Google Scholar
Yílmaz, B., Asyalí, M. H., Aríkan, E., Thenkin, S. & Ozgen, F. Классификация стадий сна и эпохи обструктивного апноэ с использованием ЭКГ в одном отведении. Биомед. Англ. Онлайн 9 , 39 (2010).
PubMed PubMed Central Статья Google Scholar
Халиги, С., Соуза, Т. и Нунес, У. Адаптивная автоматическая классификация стадий сна при ковариатном сдвиге. in 2012 Ежегодная международная конференция общества инженеров IEEE в медицине и биологии , Vol. 2012, 2259–2262 (IEEE, 2012). https://www.ieee.org/conferences/publishing/index.html.
Fonseca, P., den Teuling, N., Long, X. & Aarts, R.M. Сравнение вероятностных классификаторов для классификации стадий сна. Physiol. Измер. 39 , 055001 (2018).
PubMed Статья Google Scholar
Lajnef, T. et al. Обучающие машины и спящий мозг: автоматическая классификация стадий сна с использованием мультиклассовых опорных машин на основе дерева решений. J. Neurosci. Методы 250 , 94–105 (2015).
PubMed Статья Google Scholar
Сами, Л., Huang, M.-C., Liu, J.J., Xu, W. & Sarrafzadeh, M. Ненавязчивая идентификация стадии сна с помощью чувствительной к давлению простыни. IEEE Sens. J. 14 , 2092–2101 (2013).
Артикул Google Scholar
Хассан, А. Р. и Бхуйян, М. И. Х. Автоматическая оценка сна с использованием статистических функций в области emd и методов ансамбля. Biocybern. Биомед. Англ. 36 , 248–255 (2016).
Артикул Google Scholar
Хассан, А. Р., Башар, С. К. и Бхуйян, М. И. Х. О классификации состояний сна с помощью статистических и спектральных характеристик из одноканальной электроэнцефалограммы. in 2015 Международная конференция по достижениям в области вычислительной техники, связи и информатики (ICACCI) , 2238–2243 (IEEE, 2015). https://www.ieee.org/conferences/publishing/index.html.
Радха, М., Гарсия-Молина, Г., Поэль, М. и Тонони, Г. Сравнение алгоритмов функций и классификаторов для автоматического определения стадии сна в режиме онлайн на основе одного сигнала ЭЭГ. в 2014 36-я ежегодная международная конференция IEEE Engineering in Medicine and Biology Society , 1876–1880 (IEEE, 2014). https://www.ieee.org/conferences/publishing/index.html.
Реймер, У., Эмменеггер, С., Майер, Э., Чжан, З. и Хатами, Р. Распознавание стадий сна с помощью носимых датчиков в повседневных условиях.В материалах 3-й Международной конференции по информационным и коммуникационным технологиям для здорового старения и электронного здравоохранения ICT4AgeingWell , Vol. 1. С. 172–179 (SciTePress, 2017).
Пуян М. Б., Нурани М. и Помпео М. Классификация состояния сна с использованием матов для датчиков давления. в 2015 37-я ежегодная международная конференция IEEE Engineering in Medicine and Biology Society (EMBC) , 1207–1210 (IEEE, 2015). https://www.ieee.орг / конференции / публикация / index.html.
Ван, К., Чжао, Д., Ван, Й. и Хоу, X. Алгоритм ансамблевого обучения, основанный на нескольких параметрах для определения стадии сна. Med. Биол. Англ. Comput. 57 , 1693–1707 (2019).
PubMed Статья Google Scholar
На, С., Сюмин, Л. и Йонг, Г. Исследование алгоритма кластеризации k-средних: улучшенный алгоритм кластеризации k-средних. в , 2010 г., третий международный симпозиум по интеллектуальным информационным технологиям и информатике безопасности , 63–67 (IEEE, 2010).https://www.ieee.org/conferences/publishing/index.html.
Ачарья, У. Р., Чуа, Э. К.-П., Чуа, К. К., Мин, Л. К. и Тамура, Т. Анализ и автоматическая идентификация стадий сна с использованием спектров более высокого порядка. Внутр. J. Neural Syst. 20 , 509–521 (2010).
PubMed Статья Google Scholar
Циналис О., Мэтьюз П.М., Гуо Ю. и Зафейриу С. Автоматический подсчет стадий сна с одноканальной ЭЭГ с использованием сверточных нейронных сетей.Препринт на https://arxiv.org/abs/1610.01683 (2016).
Biswal, S. et al. Sleepnet: автоматическая система перехода в режим сна с помощью глубокого обучения. Препринт на http://arxiv.org/abs/1707.08262 (2017).
Zhang, X. et al. Классификация стадий сна на основе многоуровневого изучения функций и повторяющихся нейронных сетей через носимое устройство. Comput. Биол. Med. 103 , 71–81 (2018).
PubMed Статья Google Scholar
Chen, W. et al. Мультимодальное амбулаторное обнаружение сна. в 2017 Международная конференция IEEE EMBS по биомедицинской и медицинской информатике (BHI) , 465–468 (IEEE, 2017). https://www.ieee.org/conferences/publishing/index.html.
Дурсун, М., Гунес, С., Озсен, С., и Йосункая, С. Сравнение искусственной иммунной кластеризации с нечеткой кластеризацией c-средних в задаче классификации стадий сна. в 2012 Международный симпозиум по инновациям в интеллектуальных системах и приложениях , 1–4 (IEEE, 2012).
Корреа А.Г. и Лебер Е.Л. Автоматический детектор сонливости, основанный на спектральном анализе и вейвлет-разложении записей ЭЭГ. in 2010 Ежегодная международная конференция инженеров IEEE в медицине и биологии , 1405–1408 (IEEE, 2010).
Сазонов, Э., Сазонова, Н., Шукерс, С., Нойман, М., CHIME Study Group. Идентификация сна и бодрствования на основе активности у младенцев. Physiol. Измер. 25 , 1291–1304 (2004).
PubMed Статья Google Scholar
Окли, Н. Проверка с помощью полисомнографии алгоритма оценки сна / бодрствования, используемого системой мониторинга активности actiwatch. Технический отчет для Mini Mitter Co, Inc. (1997).
Коул, Р. Дж., Крипке, Д. Ф., Груэн, В., Маллани, Д. Дж. И Гиллин, Дж. К. Автоматическая идентификация сна / бодрствования по активности запястья. Sleep 15 , 461–469 (1992).
CAS PubMed Статья Google Scholar
Webster, J. B., Kripke, D. F., Messin, S., Mullaney, D. J. & Wyborney, G. Система мониторинга сна на основе активности для амбулаторного использования. Sleep 5 , 389–399 (1982).
CAS PubMed Статья Google Scholar
Jean-Louis, G. et al. Определение сна и бодрствования с помощью программного обеспечения для анализа данных actigraph (ADAS). Sleep 19 , 739–743 (1996).
CAS PubMed Google Scholar
Kripke, D. F. et al. Актиграфическая оценка запястья у пациентов лаборатории сна: разработка алгоритма. J. Sleep Res. 19 , 612–619 (2010).
PubMed Статья Google Scholar
Биполярное расстройство: проблемы со сном и лечение
Как биполярное расстройство влияет на сон: как улучшить сон с биполярным расстройством
Изменения сна, которые длятся более двух недель или мешают вашей жизни, могут указывать на основное заболевание.Конечно, многие вещи могут вызывать проблемы со сном. Вот что вам нужно знать о многих связях между биполярным расстройством и сном и о том, что вы можете сделать, чтобы улучшить свой сон.
Как биполярное расстройство влияет на сон
Биполярное расстройство может влиять на сон по-разному. Например, это может привести к:
- Бессонница, неспособность заснуть или спать достаточно долго, чтобы чувствовать себя отдохнувшим (что приводит к чувству усталости на следующий день).
- Гиперсомния или чрезмерная сонливость, которая иногда встречается даже чаще, чем бессонница в периоды депрессии при биполярном расстройстве.
- Пониженная потребность во сне, при которой (в отличие от бессонницы) кто-то может недосыпать или совсем не спать и в результате не чувствовать усталости на следующий день.
- Синдром задержки фазы сна, нарушение сна с циркадным ритмом, приводящее к бессоннице и дневной сонливости.
- REM (быстрое движение глаз) нарушения сна, которые могут сделать сны очень яркими или причудливыми.
- Нерегулярный график сна и бодрствования, который иногда является результатом образа жизни, предполагающего чрезмерную активность в ночное время.
- Сопутствующие наркотические зависимости, которые могут нарушать сон и усиливать ранее существовавшие симптомы биполярного расстройства.
- Сопутствующее апноэ во сне, которым может быть подвержено до трети людей с биполярным расстройством, что может вызывать чрезмерную дневную сонливость и утомляемость.
Продолжение
Во время пика биполярного расстройства (периоды мании) вы можете быть настолько возбуждены, что можете целыми днями не спать, не чувствуя усталости на следующий день. Для трех из четырех людей с биполярным расстройством проблемы со сном являются наиболее частым сигналом о приближении периода мании.Недосыпание, а также нарушение смены часовых поясов также могут вызывать маниакальные или гипоманиакальные эпизоды у некоторых людей с биполярным расстройством.
Когда сна не хватает, человек с биполярным расстройством не может скучать по нему, как другие люди. Но даже если вам кажется, что вы так мало спите, недостаток сна может сказаться на вас. Например, вы можете:
- быть очень капризным
- чувствовать себя больным, усталым, подавленным или обеспокоенным
- иметь проблемы с концентрацией внимания или принятием решений
- подвергаться более высокому риску случайной смерти
вы, возможно, уже знаете, что такое взлеты и недостатки того, как биполярное расстройство влияет на сон.Но даже между острыми эпизодами биполярного расстройства сон все равно может быть нарушен. У вас могут быть:
- Повышенная тревожность
- Беспокойство по поводу плохого сна
- Вялость в течение дня
- Склонность к неправильному восприятию сна
Улучшение сна при биполярном расстройстве
Нарушение сна действительно может усугубить перепады настроения. Первым шагом может быть выяснение всех факторов, которые могут влиять на сон, и их обсуждение с врачом.Ведение дневника сна может помочь. Включите информацию о:
- Сколько времени нужно, чтобы заснуть
- Сколько раз вы просыпаетесь ночью
- Сколько вы спите всю ночь
- Когда вы принимаете лекарства или употребляете кофеин, алкоголь или никотин
- Когда вы занимаетесь спортом и как долго
Некоторые лекарства от биполярного расстройства также могут влиять на сон как побочный эффект. Например, они могут нарушить цикл сна и бодрствования. Один из способов решить эту проблему — переносить время сна и бодрствования каждый день на более позднее время, пока вы не достигнете желаемой цели.Два других способа справиться с этой ситуацией — это терапия ярким светом по утрам и использование гормона мелатонина перед сном, а также избегать яркого света или чрезмерной активности перед сном. Это могут быть упражнения и экраны телевизора, телефона и компьютера.
Продолжение
Конечно, ваш врач может порекомендовать сменить лекарство, если это необходимо. Обязательно обсудите любые другие лекарства или медицинские условия, которые могут влиять на ваш сон, такие как артрит, мигрень или травма спины.
Восстановление регулярного графика повседневной активности и сна — возможно, с помощью когнитивно-поведенческой терапии — может иметь большое значение для восстановления более ровного настроения.
Подобные шаги также могут помочь восстановить сон:
- Исключите употребление алкоголя и кофеина в конце дня.
- Сохраняйте спальню как можно более темной и тихой и поддерживайте температуру не слишком жарко или холодно. При необходимости используйте вентиляторы, обогреватели, жалюзи, беруши или маски для сна.
- Поговорите со своим партнером о способах свести к минимуму храп или другие привычки сна, которые могут влиять на ваш сон.
- Делайте упражнения, но не слишком поздно.
- Попробуйте визуализацию и другие техники релаксации.
- Попробуйте отключить телевизор, ноутбук или телефон от сети раньше.
Границы | Плохой сон и ожирение: одновременные эпидемии среди подростков
Введение
Данные Национального обследования здоровья и питания (NHANES) показывают распространенность ожирения, определяемого как наличие индекса массы тела (ИМТ) на уровне 95-го процентиля для возраста и пола или выше, у молодежи от 2 до 19 лет было 16 лет.8% в 2007–2008 годах и увеличился до 18,5% (почти каждый пятый) в 2015–2016 годах (1). Кроме того, с 2013–2014 гг. Наблюдался значительный рост ожирения среди молодежи в возрасте 2–5 лет, с увеличением распространенности с 9,3 до 13,7% в 2015–2016 гг. (2). Таким образом, бремя детского ожирения в США продолжает расти, и по мере того, как страдает все больше молодежи, все чаще встречаются сопутствующие заболевания (1).
Короткая продолжительность сна и плохое качество сна также распространены в педиатрической популяции, особенно у подростков (3).Связаны ли эти две все более распространенные педиатрические проблемы физиологически, является предметом исследования, и связи между характеристиками сна и ожирением начинают лучше пониматься. В этом обзоре исследуются связи между ожирением и сном, в общих чертах излагается то, что известно о взаимосвязи между характеристиками сна, ожирением и кардиометаболическими факторами риска у молодежи, с особым акцентом на продолжительность сна и ожирение, а также обструктивное апноэ во сне (СОАС) и его метаболические последствия. .
Оптимальный сон
Очевидно, что большинство молодых людей спят меньше, чем рекомендуется для оптимального здоровья. В 2015 году Национальный фонд сна опубликовал рекомендации по оптимальной продолжительности сна для здоровых людей (4). Рекомендуется, чтобы дети школьного возраста в возрасте 6–13 лет спали 9–11 часов в сутки, а подростки в возрасте 14–17 лет — 8–10 часов в сутки. Однако, согласно опросу 2006 года, проведенному Национальным фондом сна, фактическое время сна, о котором сообщают сами пациенты, было значительно меньше 9 часов во всех подростковых возрастных группах и постепенно снижалось от раннего до позднего подросткового возраста (5).Подростки в возрасте 11–12 лет сообщали о средней продолжительности сна 8,4 часа, в то время как подростки в возрасте 17–18 лет сообщали о 6,9 часах сна в сутки. Укороченная продолжительность сна в значительной степени была связана с более поздним отходом ко сну, и подростки осознавали свой недостаток сна. Это особенно важно, потому что подростки не удовлетворяют свои физиологические потребности в восстановительном сне. Подростковая «потребность во сне», определяемая как количество сна, зарегистрированное, когда подросткам дают возможность поспать 10 часов, составляет примерно 9 часов и остается неизменной на протяжении всего подросткового возраста (5).
Продолжительность сна и ожирение
Продолжительность сна связана с ожирением и распространенностью ожирения как среди взрослого, так и среди молодежи. Исследование 240 детей ясельного возраста из семей с низким доходом показало, что уменьшение средней продолжительности сна с 9,2 до 8,5 часов было значимо связано с ожирением (6). Физическая активность от умеренной до высокой, измеренная с помощью акселерометра Actical, положительно связана с продолжительностью сна. Хотя такие характеристики сна, как совместный сон, совместное проживание в комнате, более позднее начало сна, увеличенная латентность сна и ночные пробуждения не коррелировали с ожирением, они были связаны с уменьшением продолжительности сна и ожирением, включая меньшую физическую активность и худшее качество диеты.
Точные механизмы, связывающие сон с быстрым движением глаз (REM) и ожирение, изучены не полностью, но могут включать снижение скорости метаболизма во время сна и эндокринные изменения, связанные со снижением лептина и повышенным уровнем грелина, способствующими увеличению потребления пищи (7). Недосыпание связано со снижением чувствительности к инсулину из-за изменений гормональной среды, включая кортизол, грелин, лептин, гормон роста и толерантность к глюкозе (8, 9). Эти гормональные изменения вызывают изменения в регуляции энергии, выбор нездоровой пищи, увеличение потребления пищи, снижение физической активности и, возможно, снижение термогенеза активности, не связанной с упражнениями.
Уменьшение фазы быстрого сна наблюдается у людей с короткой продолжительностью сна и является предложенным механизмом связи между короткой продолжительностью сна и повышенным состоянием веса. Исследование Liu et al. с участием 335 молодых людей изучали стадии сна с помощью полисомнографии и обнаружили значительные различия у детей с избыточным весом по сравнению с детьми с нормальным весом, поскольку они меньше спали, снижали эффективность сна, уменьшали время быстрого сна, активность и плотность, а также большую латентность до первого эпизода быстрого сна ( 7).После поправки на демографические характеристики, пубертатный статус и сопутствующие заболевания, на 1 час меньше быстрого сна было связано примерно с 2-кратным увеличением шансов на избыточный вес, а на 1 час меньше быстрого сна было связано примерно с 3-кратным увеличением шансов. лишнего веса.
Лептин и грелин — ключевые гормоны, участвующие в регуляции аппетита (10). В своей обзорной статье Van Cauter et al. обсудили нейроэндокринный контроль за приемом пищи (11). У людей с ограниченным сном, в отличие от хорошо отдохнувших людей, уровни лептина снижаются, а уровни грелина повышаются, что приводит к субъективному голоду.Количество ограничений сна варьировалось в рассмотренных исследованиях. Гораздо меньше известно о секреции лептина и грелина и об их действии у детей. Недавние исследования показали противоречивые результаты. В то время как одно исследование показало, что короткая продолжительность сна связана с более низким уровнем лептина, другое исследование показало, что короткая продолжительность сна связана с более высоким уровнем лептина (12). В таблице 1 приведены некоторые предложенные механизмы плохого сна и ожирения, а также некоторые формы ожирения, наблюдаемые у людей с плохим сном.
Таблица 1 .Предлагаемые механизмы и поведение, связанное с ожирением при плохом сне и ожирении.
Считается, что связь между продолжительностью сна и ожирением, по крайней мере частично, опосредована качеством диеты. Меньшее количество сна постоянно связано с нездоровыми диетическими привычками, включая большие размеры порций, усиление ощущаемого голода, выбор более калорийной пищи и повышенное потребление пищи и сахаросодержащих напитков (13, 14). Cespedes et al. изучили 1046 отчетов родителей о сне и диете у детей от младенчества до середины детства (15).Сон измерялся с использованием расчетной оценки сна, основанной на сообщении родителей о продолжительности сна. Диета измерялась с помощью Индекса здорового питания молодежи (YHEI). Хроническая недостаточность сна была связана с более низким баллом по шкале YHEI. Если рассматривать каждый фактор независимо друг от друга, то у детей с меньшим количеством сна и менее здоровым питанием был более высокий z-показатель ИМТ. Неизвестно, были ли это причинно-следственные связи.
Систематический обзор и метаанализ 17 наблюдательных, когортных, перекрестных исследований и исследований случай-контроль из 9 стран выявили убедительные доказательства связи между более короткой продолжительностью сна и детским ожирением (9).Продолжительность сна менее 9 часов (дети 10 лет и старше), менее 10 часов (дети от 5 до 10 лет) и менее 11 часов (дети младше 5 лет) были связаны с На 58% повышен риск избыточного веса или ожирения. Каждый час увеличение продолжительности сна было связано с 9% снижением риска избыточного веса или ожирения. Интересно, что уменьшение продолжительности сна (определяемое собственными критериями каждого исследования) и связь ожирения оказались сильнее у мальчиков, чем у девочек, с отношением шансов 2.50 против 1,24 соответственно (9), хотя причина такого гендерного различия не известна, а данные исследований противоречивы (16–18). Капуччио и др. опубликовали метаанализ, в котором рассматривается связь между продолжительностью сна и ожирением как у молодежи, так и у взрослых (19). Результаты у детей коррелировали с предыдущими выводами (9) с повышенным совокупным коэффициентом 1,89 для сокращения продолжительности сна, связанного с ожирением (19). Эта связь также наблюдалась у взрослых из 12 стран и в различных возрастных группах от подросткового до позднего взросления, показывая, что их результаты имели одинаковый эффект для разных популяций и возрастных групп.
Модифицируемые факторы, которые, как предполагается, вызывают уменьшение продолжительности сна, включают вечернее воздействие электронных средств массовой информации, раннее начало занятий в школе, учебную нагрузку и потребление кофеина (3, 20). Систематический обзор 33 исследований по изучению взаимосвязи между короткой продолжительностью сна и потенциальными механизмами, такими как диетические привычки, физическая активность или ее отсутствие, экранное время и гормональные эффекты, включая изменения уровней лептина и грелина, обнаружил доказательства ассоциации сидячего поведения , нездоровый режим питания и инсулинорезистентность с более короткой продолжительностью сна (8).Инсулинорезистентность оценивалась с использованием одного рандомизированного контролируемого исследования, одного проспективного когортного исследования и одного поперечного исследования, два с отрицательной ассоциацией и одно с U-образной ассоциацией между продолжительностью сна и HOMA-IR (оценка гомеостатической модели инсулинорезистентности) . Выводы в отношении других механизмов физической активности, экранного времени, изменений уровней лептина и грелина были неопределенными из-за отсутствия текущих данных и необходимости более тщательного исследования.
Качество сна и ожирение
Другие показатели качества сна, помимо продолжительности сна, также считаются факторами риска ожирения, хотя данные немногочисленны.Национальный фонд сна определил показатели качества сна для всех возрастных групп, такие как: латентность начала сна, количество пробуждений продолжительностью менее 5 минут, время бодрствования после начала сна и эффективность сна (отношение общего времени сна к времени в постели) (21 ). Часть поперечного исследования Quick et al. 1252 студента из девяти университетов США оценили качество сна по самооценке с использованием Питтсбургского индекса качества сна и статуса веса с использованием двух категорий: нормальный вес (ИМТ менее 25) и избыточный вес или ожирение (ИМТ 25 или выше) (22).Более низкое качество сна было значимо связано с избыточным весом или ожирением с отношением шансов 1,07 (95% ДИ 1,01–1,13).
Fatima et al. опубликовали первый систематический обзор и метаанализ, посвященный взаимосвязи между качеством сна с использованием индекса качества сна Питтсбурга и избыточным весом и ожирением у молодежи (23). Более низкое самооцененное качество сна, определяемое как более высокая латентность начала сна, большее количество нарушений сна, повторяющиеся пробуждения и более низкая эффективность сна, было связано с более высокими шансами на избыточный вес или ожирение (отношение шансов 1.46, 95% ДИ 1,24–1,72), независимо от продолжительности сна.
Однако некоторые исследования не обнаружили связи между показателями качества сна, кроме продолжительности сна и статусом веса у детей младшего возраста (24–26). Когда показатели качества сна, такие как латентность сна, бодрствование после начала сна, продолжительность сна и эффективность сна были собраны с использованием дневника сна, о котором сообщают родители, и объективно с использованием актиграфии запястья, не было обнаружено никакой связи между качеством сна и индексом массы тела, процентным содержанием жира в организме, или окружность талии (26).Следует отметить, что в этом исследовании была низкая распространенность субъектов с избыточным весом и ожирением, и только 7% имели ИМТ в этом диапазоне.
Хронотип сна и ожирение
Предпочитаемый подростками режим сна приводит к сокращению продолжительности сна как потому, что их биологический циркадный ритм смещается в сторону более позднего сна и бодрствования, что приводит к «позднему хронотипу», так и из-за конкурирующих интересов к завершению учебы и общению в вечерние и ночные часы (3). Хронотип — это время сна человека или его склонность ко сну в определенное время.Ранний подростковый возраст и пубертат биологически связаны с более поздним временем отхода ко сну и предпочтениями времени бодрствования, известные как циркадный ритм вечернего типа или вечерний хронотип. Пубертатные подростки и молодые люди имеют более медленную эскалацию «тяги ко сну» или более низкое давление сна по сравнению с их сверстниками препубертатного возраста. Поскольку начало сна задерживается как биологическими, так и социальными факторами, а время бодрствования обычно фиксируется, депривация сна накапливается.
«Смена на ночь» описывает более позднее время отхода ко сну в выходные дни по сравнению с будними днями и может также влиять на циркадный ритм, поскольку циркадные часы не могут быстро адаптироваться к изменениям в начале сна.Независимо от продолжительности сна более продолжительное время отхода ко сну связано с серьезностью ожирения (14). Нарушение циркадного ритма или синдром задержки фазы сна связаны с дневной сонливостью и могут привести к дневному сну после школы, что в конечном итоге приводит к проблемам со сном по ночам. У 186 подростков в возрасте от 12 до 17 лет качество сна, оцененное с использованием индекса тяжести бессонницы, не было связано с более высоким z-показателем ИМТ (14). Тем не менее, наблюдалась значимая связь между более высоким z-показателем ИМТ и более поздним отходом ко сну в выходные дни, а также большей сменой времени отхода ко сну.Ivers-Landis et al. оценили параметры питания, продолжительности сна и регулярности сна (смещение времени отхода ко сну, смещение времени бодрствования и смещение продолжительности сна), о которых сообщали сами и родители, среди 315 подростков с избыточным весом и ожирением (27). Поздняя смена времени отхода ко сну и смена времени бодрствования были связаны с повышенным потреблением сахаросодержащих напитков и повышенным вниманием к еде.
Как биологическое, так и социальное влияние, которые способствуют увеличению продолжительности сна и сокращению продолжительности сна, связаны с ожирением.Социальная задержка смены часовых поясов описывает изменения в хронотипе человека из-за социальных обязательств, таких как учеба, работа или другие социальные события. Роеннеберг и др. оценили социальную смену часовых поясов и ожирение в базе данных из 64 110 субъектов в основном из Центральной Европы в возрасте от 16 до 65 лет, заполнивших мюнхенский опросник ChronoType (28). Социальная задержка смены часовых поясов, определяемая как разница между средней точкой сна в свободные дни и в рабочие дни, значительно увеличивала вероятность избыточного веса на 3,3 (95% ДИ 2,512–4,334). Связь между поздним хронотипом и ИМТ была изучена у 511 подростков в возрасте 11–13 лет в Соединенном Королевстве Arora и Taheri в рамках перекрестного исследования (29).Определенно вечерний хронотип, определенный по категории с наименьшей оценкой в опроснике самооценки утра и вечера, составлял 15,3% размера выборки и был положительно связан с z-показателем ИМТ ( p <0,01).
Hulsegge et al. сравнили качество и количество рациона между 7 173 взрослыми поденными работниками и 683 взрослыми сменными работниками, используя перекрестные данные о населении в целом из когорты Европейского перспективного исследования рака и питания — Нидерланды (30).Прием пищи оценивался с помощью вопросника о частоте приема пищи, а качество питания оценивалось с помощью шкалы средиземноморской диеты и Индикатора здорового питания на основе ВОЗ. Хотя у сменных рабочих качество диеты было таким же, как у поденщиков, их потребление энергии было выше на 56 ккал / день (95% доверительный интервал 10–101). Сменные рабочие с пятью или более ночными сменами в месяц потребляли больше энергии, потребляя дополнительно 103 ккал / день (95% ДИ 29–176), чем потребляли дневные рабочие. Эти результаты показывают, что высокое потребление энергии может способствовать метаболическим нарушениям (30), таким как увеличение массы тела, повышенное систолическое артериальное давление, дисгликемия, диабет 2 типа, дислипидемия и сердечно-сосудистые заболевания, которые связаны со сменной работой (31).
Сон, метаболизм глюкозы и кардиометаболический риск
Текущие данные указывают на то, что нарушения сна способствуют изменениям метаболизма глюкозы и повышению кардиометаболического риска (32–34). Как и у взрослых, плохое качество сна в молодости, по оценке самих пациентов, было связано с компонентами метаболического синдрома, включая дислипидемию, повышенное артериальное давление и маркеры инсулинорезистентности (35–39). Считается, что изменения уровней лептина, грелина и кортизола и повышенная активность симпатической нервной системы способствуют атерогенному липидному профилю (40).Qian et al. предположили, что фрагментация сна изменяет метаболизм липидов за счет своего воздействия на повышенный уровень кортизола, усиление системного воспаления, увеличение потребления пищи и ожирение (41). Повышенная активность симпатической нервной системы вследствие недостаточного сна способствует гипертонии (38). Более того, недостаточные более глубокие стадии сна (REM и медленный сон) связаны с повышенным утренним артериальным давлением у подростков с ожирением, независимо от статуса веса (36). Если плохой сон способствует повышенному артериальному давлению и метаболическому синдрому в молодом возрасте, необходимо продолжить вмешательство, поскольку кумулятивные эффекты этих факторов риска у тучной молодежи значительны.
В 2016 году было опубликовано первое исследование, в котором изучалась связь между депривацией сна и чувствительностью к инсулину, проведенной с помощью гипергликемического зажима у 81 подростка (32). Пациенты с депривацией сна, определяемой как менее 8 часов сна в сутки, имели более низкий индекс чувствительности к инсулину, определяемый зажимом, по сравнению с теми, у кого достаточно сна, определяемый как 8 часов или более.
Другие педиатрические исследования показывают, что дети и подростки с ожирением, которые сообщают о менее чем 9 часах сна в сутки, имеют более высокие уровни инсулина натощак и HOMA-IR, а также более низкие уровни холестерина липопротеинов высокой плотности (HDL-C) (42).Интересно, что наблюдалось U-образное распределение, так как у лиц со средней продолжительностью сна, 9-10 часов для 10-13 лет и 8-9 часов для 14-15 лет, был самый низкий HOMA-IR, более высокий уровень холестерина ЛПВП. , и низшая аспартатаминотрансфераза (AST). Те, у кого продолжительность сна была выше или ниже, имели более высокий HOMA-IR, что соответствовало большей инсулинорезистентности. Это U-образное распределение было продемонстрировано для продолжительности сна и уровней гемоглобина A1c (HbA1c) и уровня глюкозы во время перорального теста на толерантность к глюкозе (OGTT) (33, 43).
Обструктивное апноэ во сне у взрослых с ожирением и диабетом 2 типа
Сильная связь между диабетом 2 типа и СОАС наблюдается у взрослых с избыточным весом и ожирением (44). Исследование Sleep AHEAD (Action for Health in Diabetes) — это дополнительное исследование, в котором измеряется распространенность ОАС у участников исследования Look AHEAD, проспективного исследования с 16 центрами, в котором изучается влияние программы интенсивного образа жизни у взрослых с избыточным весом и ожирением 2 типа диабет (44). Исследование Sleep AHEAD продемонстрировало тревожно высокую распространенность недиагностированного ОАС в этой популяции — 86% и повышенный средний индекс апноэ-гипопноэ (AHI) — 20.5 событий в час. Единственным значимым предиктором СОАС была большая окружность талии, но у пациентов с более высоким ИМТ вероятность тяжелого СОАС была выше (44). Метаанализ проспективных когортных исследований для оценки связи между тяжестью СОАС и риском диабета 2 типа был проведен Wang et al. и включены 6 проспективных исследований с участием почти 6000 взрослых пациентов (45). Включенные исследования использовали только объективные измерения для диагностики СОАС и обнаружили, что умеренный (AHI от 15 до менее 30) и тяжелый (AHI 30 или выше) был независимым фактором риска диабета 2 типа у взрослых.Другой метаанализ проспективных и ретроспективных когортных исследований у взрослых для оценки связи между СОАС и метаболическим синдромом включал 10 исследований с участием чуть более 2000 пациентов (46). Этот метаанализ показал, что ОАС является значительным фактором риска для компонентов метаболического синдрома, в частности более высокого систолического артериального давления, более низкого уровня ЛПВП, более высокого уровня ЛПНП (липопротеинов низкой плотности) и более высоких уровней триглицеридов.
Важно отметить, что исследование Sleep AHEAD было сосредоточено на влиянии потери веса на ОАС (47).Две группы вмешательства в Look AHEAD и Sleep AHEAD — это интенсивное вмешательство в образ жизни (ГПЗ) и поддержка и обучение диабету (DSE). ILI дает участникам конкретные и подробные рекомендации по контролю порций, суточным пределам потребления калорий и требованиям к физической активности. В то время как DSE обеспечивает обучение и поддержку по вопросам питания, физической активности и социальной поддержки, но без конкретных поведенческих стратегий (47, 48). Исследования, посвященные влиянию потери веса на СОАС у взрослых с ожирением и диабетом 2 типа, являются многообещающими для группы ГПЗ, поскольку эта группа потеряла значительно больше веса и значительно снизила ИАГ через 1 год (48).Через 1 год в группе ГПЗ было в три раза больше участников, чем в группе ДСЭ, а общая ремиссия ОАС была уменьшена вдвое, а в группе ГПЗ снизилась вдвое распространенность тяжелого ОАС. Этот эффект улучшения ИАГ в группе ГПЗ сохранялся даже в течение длительного периода в 4 года, несмотря на 50% -ное восстановление веса, что позволяет предположить, что преимущества этой программы заключаются не только в потере веса (47).
Предлагаемые механизмы связи между ОАС и дисгликемией многофакторны. OSA может привести к активации симпатической нервной системы, повышению уровня лептина и грелина, что способствует увеличению аппетита и потребления пищи, снижению уровня адипонектина, окислительному стрессу, воспалению и ожирению, которые в конечном итоге способствуют резистентности к инсулину (49, 50).Связь между ОАС и диабетом 2 типа можно объяснить стадией сна, когда возникают апноэ и гипопноэ, поскольку эти эпизоды более продолжительны и имеют большую десатурацию кислородом во время быстрого сна по сравнению с медленным сном, что впоследствии приводит к большей активности симпатической нервной системы. (51). Эти изменения могут влиять на высвобождение и активность инсулина, поскольку измененный симпатический / парасимпатический баланс может влиять на гормоны, участвующие в регуляции глюкозы (52). В когорте из 115 взрослых пациентов только REM AHI был связан с повышенным HbA1c (52).
Ожирение и метаболические последствия обструктивного апноэ у молодежи
У молодежи связь между ОАС и диабетом 2 типа менее очевидна (33). Предыдущие исследования показали несоответствия между исследованиями среди молодежи с небольшими размерами выборки и пубертатным влиянием на чувствительность к инсулину. Недавний систематический обзор и метаанализ 10 исследований Patinkin et al. попытались прояснить взаимосвязь между OSA и маркерами метаболического риска у молодежи, сосредоточив внимание на исследованиях с участием исключительно подростков (53).ОАС в подростковом возрасте был связан с дислипидемией, гипертонией и инсулинорезистентностью по данным HOMA-IR, как и у взрослых.
В нескольких педиатрических исследованиях оценивали СОАС и гомеостаз глюкозы у молодых людей с ожирением (54–57) и предоставили предварительные доказательства связи между СОАС и пониженной чувствительностью к инсулину с повышенными уровнями инсулина и глюкозы в плазме натощак, независимо от ИМТ (33). Несмотря на одинаковую степень ожирения, подростки с умеренным или тяжелым ОАС (AHI 5 или выше), в отличие от легкого или отсутствующего ОАС, имели значительно более высокий HOMA-IR ( p = 0.0497) и уровень инсулина натощак ( p = 0,037) (58). Redline et al. сообщили о когортном исследовании, в котором 70% подростков с нарушением дыхания во сне (SDB) имели избыточный вес и 59% из них соответствовали критериям метаболического синдрома, в частности, повышению артериального давления, ЛПНП и уровня инсулина натощак, опять же независимо от ИМТ (57). . Только 16% подростков с избыточной массой тела без SDB имели метаболический синдром, а после поправки на возраст, расу, пол и недоношенность у подростков с SDB шансы увеличились до 6.49 (95% ДИ 2,52–16,70) для метаболического синдрома по сравнению с подростками с избыточной массой тела без SDB.
Исследование, проведенное в Пекине с участием 558 участников в возрасте от 14 до 28 лет, показало, что даже молодые люди с высоким риском СОАС, измеренные по результатам опроса Берлинского опроса, имели более высокий кардиометаболический риск, включая дислипидемию, более высокие уровни глюкозы во время OGTT, повышенные ферменты печени, неалкогольная жировая болезнь печени, метаболический синдром и худшие эхокардиографические параметры, особенно более высокая толщина межжелудочковой перегородки, конечный диастолический диаметр левого желудочка и толщина задней стенки левого желудочка (59).
Однако есть также педиатрические исследования, в которых не сообщалось о связи между СОАС и повышенными маркерами метаболического риска. Erdim et al. не обнаружили связи между ОАС, измеренным с помощью ночной полисомнографии, и метаболическим синдромом у 104 подростков с ожирением (60). AHI составлял 1 или больше у 47,2% молодых людей без метаболического синдрома и у 49% молодых людей с метаболическим синдромом. Пытаясь сосредоточить внимание на связи метаболического синдрома и СОАС у подростков с ожирением путем минимизации вмешивающихся факторов, они однозначно исключили пациентов с аденоидальной гипертрофией или гипертрофией миндалин 3 или 4 степени, известной частой причиной СОАС.Narang et al. обнаружили, что периодическая ночная гипоксия, а не ОАС, измеряемая с помощью AHI, была связана с более высоким уровнем инсулина натощак, большей инсулинорезистентностью, измеренной с помощью HOMA-IR, более высоким HbA1c и повышением AST и ALT после корректировки отношения талии к росту (61) . В этих исследованиях использовались разные критерии для оценки метаболического риска, поэтому необходимы более крупные исследования с единообразными оценками результатов.
Проспективное поперечное исследование Hannon et al. из 57 подростков с ожирением и нормальной толерантностью к глюкозе, дисгликемией или диабетом 2-го типа у тех, кто страдает дисгликемией или диабетом 2-го типа, был более высокий ИАГ, но линейной зависимости между гликемией и ИАГ не установлено (62).В другом проспективном поперечном исследовании Шалитина и соавт. сравнили 11 тучных молодых людей с диабетом 2 типа по сравнению с 30 тучными молодыми людьми без диабета, у которых был подобран индекс массы тела и SDS, чтобы оценить частоту и тяжесть СОАС между этими группами (63). Возрастной диапазон молодежи для обеих групп составлял от 6 до 21 года, и легкое ОАС было определено как ИАГ более 1, в то время как ОАС от умеренного до тяжелого было определено как ИАГ 5 или выше. Не было существенной разницы в частоте или тяжести СОАС между тучными пациентами с диабетом 2 типа и пациентами с нормогликемией.Возможности этих относительно небольших исследований по выявлению значимой связи были ограничены. Тем не менее, если существует связь между ОАС и плохими гликемическими показателями и диабетом 2 типа у молодежи, это будет важно для мер вмешательства и профилактики у этой тучной молодежи. Это требует большей поддержки крупных педиатрических исследований, чтобы четко определить связь между СОАС и дисгликемией у тучной молодежи. В таблице 2 представлены области, требующие дальнейшего исследования, особенно среди молодежи.
Таблица 2 . Направления будущих исследований сна и ожирения у молодежи.
OSA и лечебный эффект
Систематический обзор результатов лечения ОАС у тучной молодежи показал, что у детей с ожирением значительно больше шансов иметь стойкое ОАС после аденотонзиллэктомии, чем у молодых людей с нормальным весом, и в соответствии с результатами у взрослых, будь то поведение или хирургическая потеря веса, значительно улучшает ОАС у тучных. молодежь (64). Однако исследований немного, и они имеют ограничения, что свидетельствует о необходимости дополнительных исследований по снижению веса в качестве варианта лечения.Положительное давление в дыхательных путях также эффективно, но серьезной проблемой является соблюдение режима лечения (64). Систематический обзор и метаанализ шести исследований оценивали эффекты постоянного положительного давления в дыхательных путях (CPAP) у взрослых пациентов с диабетом 2 типа и СОАС (65). Результаты показали улучшенную чувствительность к инсулину, но отсутствие снижения ИМТ или уровня HbA1c по крайней мере после 3 месяцев CPAP. Другое исследование взрослых, обобщающее три рандомизированных контролируемых исследования с участием 149 пациентов, показало, что отмена CPAP у пациентов с оптимальным комплаенсом была связана с возвращением СОАС и клинически значимым повышением артериального давления (66).В группе отмены CPAP по сравнению с группой продолжения CPAP значительно увеличились офисное систолическое артериальное давление, домашнее систолическое артериальное давление, офисное диастолическое артериальное давление и домашнее диастолическое артериальное давление. У взрослых улучшенное соблюдение режима CPAP, которое включает больший охват фазами быстрого сна, может улучшить HbA1c (51, 52).
Меры по сну и здоровье молодежи
Хотя связь между плохим сном и ожирением очевидна, причинно-следственная связь еще не установлена.Предварительные исследования среди молодежи показывают некоторые доказательства того, что улучшение сна может снизить риск ожирения (67). Фактически, такие вмешательства, как более раннее время отхода ко сну, более позднее время пробуждения и другие виды здорового сна, могут быть недорогими (9). Пилотное исследование с использованием программы гигиены сна с участием 33 подростков показало улучшение самооценки качества сна и z-показателей ИМТ, но не продолжительности сна, измеренной с помощью актиграфии (68). Качество сна измерялось с помощью вопросников участников или родителей (Шкала гигиены сна подростка, Шкала сонливости Питтсбурга, Шкала нарушений сна у детей и Шкала детской сонливости в дневное время).Z-значения ИМТ значительно снизились с исходного среднего значения 0,79 ( SD 1,18) до среднего значения после вмешательства 0,66 ( SD 1,19). В то время как предварительные исследования показывают потенциал, хорошо спланированные рандомизированные контролируемые испытания для оценки того, оправдано ли вмешательство в сон в конечном итоге улучшить ожирение и кардиометаболическое здоровье у молодежи.
Заключение
Плохой сон и ожирение — одновременные эпидемии среди молодежи. Недостаточная продолжительность сна и плохое качество сна связаны с большим ИМТ и маркерами кардиометаболического риска, включая инсулинорезистентность, дислипидемию и более высокое кровяное давление в молодости.У молодых людей с ожирением ОАС с большей вероятностью связан с кардиометаболическим риском, но четкой связи между ОАС и диабетом 2 типа у молодежи не установлено. Еще предстоит определить, могут ли вмешательства со сном улучшить педиатрическое ожирение и кардиометаболическое здоровье в молодости.
Авторские взносы
AG и TH внесли свой вклад в концепцию и схему рукописи. А.Г. написал первый черновик и разделы рукописи. TH критически отредактировал рукопись на предмет важного интеллектуального содержания.AG и TH участвовали в редактировании, чтении и утверждении представленной версии рукописи. AG и TH соглашаются нести ответственность за все аспекты работы.
Финансирование
Стипендиат Schowalter от Медицинской школы Университета Индианы.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Рецензент нокаут и редактор по обработке заявили о своей общей принадлежности.
Список литературы
1. Хейлз К.М., Фрайар К.Д., Кэрролл, доктор медицины, Фридман Д.С., Огден К.Л. Тенденции распространенности ожирения и тяжелого ожирения среди молодежи и взрослых США в разбивке по полу и возрасту, с 2007-2008 по 2015-2016 годы. JAMA (2018) 319: 1723–25. DOI: 10.1001 / jama.2018.3060
PubMed Аннотация | CrossRef Полный текст | Google Scholar
2. Скиннер А.С., Раванбахт С.Н., Скелтон Дж.А., Перрин Е.М., Армстронг СК. Распространенность ожирения и тяжелого ожирения у детей в США, 1999–2016 гг. Педиатрия (2018) 141: e20173459.DOI: 10.1542 / peds.2017-3459
CrossRef Полный текст | Google Scholar
4. Хиршковиц М., Уитон К., Альберт С.М., Алесси К., Бруни О., Дон Карлос Л. и др. Рекомендации по продолжительности сна Национального фонда сна: методология и сводка результатов. Здоровье сна (2015) 1: 40–3. DOI: 10.1016 / j.sleh.2014.12.010
PubMed Аннотация | CrossRef Полный текст | Google Scholar
6. Hager ER, Calamaro CJ, Bentley LM, Hurley KM, Wang Y, Black MM. Продолжительность ночного сна и поведение во сне у детей ясельного возраста из малообеспеченных семей: ассоциации с ожирением и ожирением, а также роль родителей. Детское ожирение. (2016) 12: 392–400. DOI: 10.1089 / chi.2015.0252
PubMed Аннотация | CrossRef Полный текст | Google Scholar
7. Лю X, Forbes EE, Райан ND, Rofey D, Hannon TS, Dahl RE. Сон с быстрым движением глаз по отношению к избыточной массе тела у детей и подростков. Arch Gen Psychiatry (2008) 65: 924–32. DOI: 10.1001 / archpsyc.65.8.924
PubMed Аннотация | CrossRef Полный текст | Google Scholar
8. Фелсо Р., Лонер С., Холлоди К., Эрхардт Э, Мольнар Д.Взаимосвязь между продолжительностью сна и детским ожирением: систематический обзор, включая потенциальные механизмы, лежащие в основе. Нутр Метаб Кардиоваск Дис . (2017) 27: 751–61. DOI: 10.1016 / j.numecd.2017.07.008
PubMed Аннотация | CrossRef Полный текст | Google Scholar
13. Каперс П.Л., Фобиан А.Д., Кайзер К.А., Бора Р., Эллисон Д.Б. Систематический обзор и метаанализ рандомизированных контролируемых исследований влияния продолжительности сна на ожирение и компоненты энергетического баланса. Obes Ред. . (2015) 16: 771–82. DOI: 10.1111 / obr.12296
PubMed Аннотация | CrossRef Полный текст | Google Scholar
14. Hayes JF, Balantekin KN, Altman M, Wilfley DE, Taylor CB, Williams J. Характер и качество сна связаны с тяжестью ожирения и поведением, связанным с весом, у подростков с избыточным весом и ожирением. Детское ожирение . (2018) 14: 11–7. DOI: 10.1089 / chi.2017.0148
PubMed Аннотация | CrossRef Полный текст | Google Scholar
15.Cespedes EM, Hu FB, Redline S, Rosner B, Gillman MW, Rifas-Shiman SL, et al. Хронический недостаток сна и качество диеты: факторы детского ожирения. Ожирение (2016) 24: 184–90. DOI: 10.1002 / oby.21196
PubMed Аннотация | CrossRef Полный текст | Google Scholar
17. Hitze B, Bosy-Westphal A, Bielfeldt F, Settler U, Plachta-Danielzik S, Pfeuffer M, et al. Детерминанты и влияние продолжительности сна у детей и подростков: данные Кильского исследования по профилактике ожирения. евро J Clin Nutr . (2009) 63: 739–46. DOI: 10.1038 / ejcn.2008.41
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Капуччио Ф.П., Таггарт Ф.М., Кандала Н.Б., Карри А., Пейле Э., Странджес С. и др. Мета-анализ короткой продолжительности сна и ожирения у детей и взрослых. Сон (2008) 31: 619–26. DOI: 10,1093 / сон / 31.5.619
PubMed Аннотация | CrossRef Полный текст | Google Scholar
20. Гиллен-О’Нил С., Хьюн В.В., Фулиньи А.Дж.Учиться или спать? Академические затраты на дополнительное обучение за счет сна. Детский Dev . (2013) 84: 133–42. DOI: 10.1111 / j.1467-8624.2012.01834.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
21. Охайон М., Виквайр Э.М., Хиршковиц М., Альберт С.М., Авидан А., Дейли Ф.Дж. и др. Рекомендации Национального фонда сна по качеству сна: первый отчет. Здоровье сна (2017) 3: 6–19. DOI: 10.1016 / j.sleh.2016.11.006
PubMed Аннотация | CrossRef Полный текст | Google Scholar
22.Квик В., Бэрд-Бредбеннер С., Уайт А.А., Браун О, Колби С., Шофф С. и др. Ешьте, спите, работайте, играйте: ассоциации статуса веса и поведения, связанного со здоровьем, среди молодых взрослых студентов колледжей. Центр здоровья Am J . (2014) 29: e64–72. DOI: 10.4278 / ajhp.130327-QUAN-130
PubMed Аннотация | CrossRef Полный текст | Google Scholar
26. Михельс Н., Вербейрен А., Аренс В., Де Хенау С., Шиоен И. Качество сна детей: связь с продолжительностью сна и ожирением. Общественное здравоохранение (2014) 128: 488–90.DOI: 10.1016 / j.puhe.2014.02.003
PubMed Аннотация | CrossRef Полный текст | Google Scholar
27. Иеверс-Ландис К.Э., Кнайфель А., Гизель Дж., Рахман Ф., Нарасимхан С., Ули Н. и др. Диетическое потребление и связанные с приемом пищи познания, связанные со сном, у подростков с избыточным весом или ожирением. Дж. Педиатр Психол . (2016) 41: 670–9. DOI: 10.1093 / jpepsy / jsw017
CrossRef Полный текст | Google Scholar
30. Хулсегге Г., Бур Дж., Ван дер Бик А. Дж., Вершурен В., Слуйс И., Вермёлен Р. и др.У сменных рабочих диета аналогична качеству, но они потребляют больше энергии, чем у поденщиков. Scand J Work Environ Health (2016) 42: 459–68. DOI: 10.5271 / sjweh.3593
PubMed Аннотация | CrossRef Полный текст | Google Scholar
31. Брам MCB, Дантас Филхо Ф. Ф., Шнорр С. К., Боттега ГБ, Родригес ТК. Посменная работа и ее связь с нарушением обмена веществ. Синдр Diabetol Metab . (2015) 7:45. DOI: 10.1186 / s13098-015-0041-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
32.Де Бернарди Родригес AM, да Силва CdeC, Vasques AC, Camilo DF, Barreiro F, Cassani RS и др. Связь депривации сна со снижением чувствительности к инсулину по оценке гипергликемического зажима у подростков. JAMA Pediatr . (2016) 170: 487–94. DOI: 10.1001 / jamapediatrics.2015.4365
PubMed Аннотация | CrossRef Полный текст | Google Scholar
33. Корен Д., О’Салливан К.Л., Мохлези Б. Метаболические и гликемические последствия нарушений сна у детей и взрослых. Curr Diabetes Rep . (2015) 15: 562. DOI: 10.1007 / s11892-014-0562-5
PubMed Аннотация | CrossRef Полный текст | Google Scholar
34. Мэтьюз К.А., Пантеско Э.Дж. Характеристики сна и сердечно-сосудистый риск у детей и подростков: перечисляющий обзор. Сон Мед . (2016) 18: 36–49. DOI: 10.1016 / j.sleep.2015.06.004
PubMed Аннотация | CrossRef Полный текст | Google Scholar
35. Наранг И., Манлиот К., Дэвис-Шоу Дж., Гибсон Д., Чахал Н., Стирн К. и др.Нарушение сна и сердечно-сосудистый риск у подростков. CMAJ (2012) 184: E913–20. DOI: 10.1503 / cmaj.111589
PubMed Аннотация | CrossRef Полный текст | Google Scholar
36. Ханнон Т.С., Ту В., Ватсон С.Е., Джалоу Х., Чакраворти С., Арсланян С.А. Утреннее кровяное давление связано с качеством сна у тучных подростков. J Педиатр . (2014) 164: 313–7. DOI: 10.1016 / j.jpeds.2013.10.011
PubMed Аннотация | CrossRef Полный текст | Google Scholar
37.Tu W, Eckert GJ, DiMeglio LA, Yu Z, Jung J, Pratt JH. Усилено влияние ожирения на артериальное давление у детей с избыточным весом и ожирением. Гипертония (2011) 58: 818–24. DOI: 10.1161 / HYPERTENSIONAHA.111.175695
PubMed Аннотация | CrossRef Полный текст | Google Scholar
38. Knutson KL. Продолжительность сна и кардиометаболический риск: обзор эпидемиологических данных. Best Practices Clin Endocrinol Metab . (2010) 24: 731–43. DOI: 10.1016 / j.beem.2010.07.001
PubMed Аннотация | CrossRef Полный текст | Google Scholar
39. Си Б., Хе Д., Чжан М., Сюэ Дж., Чжоу Д. Короткая продолжительность сна предсказывает риск метаболического синдрома: систематический обзор и метаанализ. Sleep Med Ред. . (2014) 18: 293–7. DOI: 10.1016 / j.smrv.2013.06.001
PubMed Аннотация | CrossRef Полный текст | Google Scholar
40. Абреу Гда, Баруфальди Л.А., Блох К.В., Шкло М. Систематический обзор продолжительности сна и дислипидемии у подростков: понимание несоответствий. Бюстгальтеры Arq Cardiol . (2015) 105: 418–25. DOI: 10.5935 / abc.20150121
CrossRef Полный текст | Google Scholar
41. Цянь Й, Йи Х, Цзоу Дж, Мэн Л., Тан Х, Чжу Х и др. Независимая связь между фрагментацией сна и дислипидемией у пациентов с обструктивным апноэ во сне. Научный сотрудник . (2016) 6: 26089. DOI: 10.1038 / srep26089
PubMed Аннотация | CrossRef Полный текст | Google Scholar
42. Сайин Ф.К., Бююкинан М. Продолжительность сна и время прохождения носителя имеют большое влияние на инсулинорезистентность и метаболические факторы риска у детей и подростков с ожирением. Детское ожирение . (2016) 12: 272–8. DOI: 10.1089 / chi.2015.0126
PubMed Аннотация | CrossRef Полный текст | Google Scholar
43. Корен Д., Кац ЛЕЛ, Брар П.С., Галлахер П.Р., Берковиц Р.И., Брукс Л.Дж.. Архитектура сна и гомеостаз глюкозы и инсулина у подростков с ожирением. Уход за диабетом (2011) 34: 2442–7. DOI: 10.2337 / dc11-1093
PubMed Аннотация | CrossRef Полный текст | Google Scholar
44. Фостер Г. Д., Сандерс М. Х., Миллман Р., Заммит Г., Боррадейл К. Э., Ньюман А. Б. и др.Обструктивное апноэ сна у пациентов с ожирением и сахарным диабетом 2 типа. Уход за диабетом (2009) 32: 1017–9. DOI: 10.2337 / dc08-1776
PubMed Аннотация | CrossRef Полный текст | Google Scholar
45. Ван X, Би Y, Чжан Q, Пан Ф. Обструктивное апноэ во сне и риск диабета 2 типа: метаанализ проспективных когортных исследований. Респирология (2013) 18: 140–6. DOI: 10.1111 / j.1440-1843.2012.02267.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
46.Kong D-L, Qin Z, Wang W, Pan Y, Kang J, Pang J. Связь между обструктивным апноэ во сне и метаболическим синдромом: метаанализ. Клин Инвест Мед . (2016) 39: 161–72. DOI: 10.25011 / cim.v39i5.27148
PubMed Аннотация | CrossRef Полный текст | Google Scholar
47. Куна С.Т., Ребуссен Д.М., Боррадейл К.Э., Сандерс М.Х., Миллман Р.П., Заммит Дж. И др. Долгосрочный эффект потери веса на тяжесть обструктивного апноэ во сне у пациентов с ожирением и сахарным диабетом 2 типа. Сон (2013) 36: 641–9.DOI: 10.5665 / sleep.2618
PubMed Аннотация | CrossRef Полный текст | Google Scholar
48. Фостер Г. Д., Боррадейл К. Э., Сандерс М. Х., Миллман Р., Заммит Г., Ньюман А. Б. и др. Рандомизированное исследование влияния потери веса на синдром обструктивного апноэ во сне среди пациентов с ожирением и диабетом 2 типа: исследование Sleep AHEAD. Arch Intern Med . (2009) 169: 1619–26. DOI: 10.1001 / archinternmed.2009.266
PubMed Аннотация | CrossRef Полный текст | Google Scholar
50.Тасали Э., ИП МС. Обструктивное апноэ сна и метаболический синдром: изменения метаболизма глюкозы и воспаление. Proc Am Thorac Soc . (2008) 5: 207–17. DOI: 10.1513 / патс.200708-139MG
PubMed Аннотация | CrossRef Полный текст | Google Scholar
52. Grimaldi D, Beccuti G, Touma C, Van Cauter E, Mokhlesi B. Связь обструктивного апноэ во сне с быстрым движением глаз во сне со сниженным гликемическим контролем при диабете 2 типа: терапевтические последствия. Уход за диабетом (2014) 37: 355–63.DOI: 10.2337 / dc13-0933
CrossRef Полный текст | Google Scholar
53. Патинкин З.В., Фейнн Р., Сантос М. Метаболические последствия обструктивного апноэ во сне у подростков с ожирением: систематический обзор литературы и метаанализ. Детское ожирение . (2017) 13: 102–10. DOI: 10.1089 / chi.2016.0248
PubMed Аннотация | CrossRef Полный текст | Google Scholar
54. Бхушан Б., Маддалоццо Дж., Шелдон С.Х., Хеймонд С., Рихлик К., Лалес Г.К. и др. Метаболические изменения у детей с синдромом обструктивного апноэ во сне. Int J Pediatr Otorhinolaryngol. (2014) 78: 854–9. DOI: 10.1016 / j.ijporl.2014.02.028
PubMed Аннотация | CrossRef Полный текст | Google Scholar
55. Младший ди-джей, Бхатиа Р., Тран У.Х., Оливейра Ф., Ортега Р., Кинс Т.Г. и др. Фрагментация сна и периодическая гипоксемия связаны со снижением чувствительности к инсулину у тучных латиноамериканских мужчин-подростков. Педиатр Res . (2012) 72: 293–8. DOI: 10.1038 / pr.2012.73
PubMed Аннотация | CrossRef Полный текст | Google Scholar
56.Hannon TS, Lee S, Chakravorty S, Lin Y, Arslanian SA. Нарушение дыхания во время сна у подростков с ожирением связано с висцеральным ожирением и маркерами инсулинорезистентности. Int J Pediatr Obes. (2011) 6: 157–60. DOI: 10.3109 / 17477166.2010.482156
PubMed Аннотация | CrossRef Полный текст | Google Scholar
57. Редлайн С., Сторфер-Иссер А., Розен К.Л., Джонсон Н.Л., Кирхнер Х.Л., Эмансипатор Дж. И др. Связь метаболического синдрома с нарушением дыхания во сне у подростков. Am J Respir Crit Care Med . (2007) 176: 401–8. DOI: 10.1164 / rccm.200703-375OC
PubMed Аннотация | CrossRef Полный текст | Google Scholar
58. Watson SE, Li Z, Tu W., Jalou H, Brubaker JL, Gupta S, et al. Обструктивное апноэ во сне у подростков с ожирением и маркеры кардиометаболического риска. Педиатр ожирения . (2014) 9: 471–7. DOI: 10.1111 / j.2047-6310.2013.00198.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
59. Цюй X-X, Esangbedo IC, Zhang X-J, Liu S-J, Li L-X, Gao S и др.Синдром обструктивного апноэ во сне связан с метаболическим синдромом у подростков и молодежи в Пекине: данные Пекинского исследования детского и подросткового метаболического синдрома. Чин Мед Дж. . (2015) 128: 2278–83. DOI: 10.4103 / 0366-6999.163394
PubMed Аннотация | CrossRef Полный текст | Google Scholar
60. Эрдим И., Акчай Т., Йилмазер Р., Эрдур О., Кайхан Ф.Т. Связан ли метаболический синдром с обструктивным апноэ во сне у подростков с ожирением? J Clin Sleep Med .(2015) 11: 1371–6. DOI: 10.5664 / jcsm.5266
PubMed Аннотация | CrossRef Полный текст
61. Наранг И., МакКриндл Б.В., Манлиот К., Лу З., Аль-Салех С., Биркен С.С. и др. Перемежающаяся ночная гипоксия и метаболический риск у подростков с ожирением и синдромом обструктивного апноэ во сне. Дыхание сна . (2018) DOI: 10.1007 / s11325-018-1631-9. [Epub перед печатью].
PubMed Аннотация | CrossRef Полный текст | Google Scholar
62. Ханнон Т.С., Уотсон С.Е., Джалоу Х.Э., Чакраворти С., Мазер К.Дж., Арсланян С.А.Характеристики обструктивного апноэ сна по всему спектру толерантности к глюкозе у подростков с ожирением. Передний эндокринол . (2017) 9: 281. DOI: 10.3389 / fendo.2018.00281
PubMed Аннотация | CrossRef Полный текст | Google Scholar
63. Шалитин С., Тауман Р., Мейерович Дж., Сиван Ю. Отличаются ли частота и тяжесть нарушения дыхания во сне у тучных детей и подростков с сахарным диабетом 2 типа и без него? Акта Диабетол . (2014) 51: 757–64.DOI: 10.1007 / s00592-014-0583-1
PubMed Аннотация | CrossRef Полный текст | Google Scholar
64. Андерсен И.Г., Холм Дж. К., Хомё П. Обструктивное апноэ во сне у детей и подростков с ожирением, методы лечения и результаты лечения — систематический обзор. Int J Педиатр Оториноларингол . (2016) 87: 190–7. DOI: 10.1016 / j.ijporl.2016.06.017
PubMed Аннотация | CrossRef Полный текст | Google Scholar
65. Фэн И, Чжан З, Дун Зи. Влияние непрерывной терапии положительным давлением в дыхательных путях на гликемический контроль, чувствительность к инсулину и индекс массы тела у пациентов с обструктивным апноэ во сне и диабетом 2 типа: систематический обзор и метаанализ. NPJ Prim Care Respir Med . (2015) 25: 15005. DOI: 10.1038 / npjpcrm.2015.5
PubMed Аннотация | CrossRef Полный текст | Google Scholar
66. Schwarz EI, Schlatzer C, Rossi VA, Stradling JR, Kohler M. Влияние отмены CPAP на АД при СОАС: данные трех рандомизированных контролируемых исследований. Chest J. (2016) 150: 1202–10. DOI: 10.1016 / j.chest.2016.07.012
PubMed Аннотация | CrossRef Полный текст | Google Scholar
67. Hart CN, Hawley NL, Wing RR.Разработка поведенческого вмешательства во время сна как нового подхода к лечению детского ожирения у детей школьного возраста. Sleep Med Clin. (2016) 11: 515–23. DOI: 10.1016 / j.jsmc.2016.08.002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
68. Тан Э, Хили Д., Грей А.Р., Галланд Британская Колумбия. Вмешательство в гигиену сна для молодежи в возрасте от 10 до 18 лет с проблемным сном: пилотное исследование до и после. BMC Педиатр . (2012) 12: 189. DOI: 10.1186 / 1471-2431-12-189
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Как возрастные различия в качестве сна связаны с результатами для здоровья? Эпидемиологическое исследование британской когорты из 2406 взрослых
Сильные и слабые стороны этого исследования
Широкая фенотипическая оценка здорового старения во многих областях здоровья.
Расширенные аналитические методы (например, регрессия анализа скрытых классов) позволяют по-новому взглянуть.
Уникально большая выборка нейровизуализации в сочетании с байесовским выводом позволяет количественно оценить доказательства нулевой гипотезы.
Субъективные измерения сна могут иметь недостатки в более старых образцах.
Поперечные данные исключают моделирование внутри предметных изменений.
Общие сведения
Сон — это фундаментальное человеческое поведение, при этом люди проводят почти треть своей жизни во сне.Было показано, что регулярный и достаточный сон приносит пользу физиологии человека целым рядом различных путей, от консолидации воспоминаний1 до удаления свободных радикалов2 и нейротоксичных отходов3. и качество сна, 4 при этом до 50% пожилых людей сообщают о трудностях с началом и / или поддержанием сна.5 Метаанализ более 65 исследований, отражающих 3577 субъектов на протяжении всей жизни, показал сложную картину изменений, включая увеличение стадии 1, но уменьшение фазы сна 2 в пожилом возрасте, а также уменьшение сна с быстрым движением глаз (REM).6 Эпидемиологическое исследование самооценки сна у пожилых людей выявило заметные половые различия в возрастных изменениях сна: женщины с большей вероятностью сообщают о нарушении сна, а мужчины с большей вероятностью сообщают о ночных пробуждениях.7 Другие результаты связаны с возрастом. физиологические изменения в выравнивании гомеостатических и циркадных ритмов, 8 снижение эффективности сна, 9 продолжительность медленноволнового сна и увеличение количества дневного сна.10 Важно отметить, что прерывание и потеря сна имеют широкий спектр побочных эффектов по здоровью, 11 оставляя открытой возможность того, что возрастные изменения в характере и качестве сна могут способствовать хорошо задокументированному возрастному снижению в различных сферах здоровья.
В текущем исследовании мы изучаем самооценку привычек сна в большой популяционной когорте Кембриджского центра по проблемам старения и нейробиологии (Cam-CAN12). Мы связываем показатели сна с показателями здоровья в четырех областях здоровья: когнитивное, здоровье мозга, физическое и психическое здоровье. Наша цель — количественно оценить и сравнить связи между типичными возрастными изменениями качества сна и рядом показателей здоровья, которые обычно снижаются в более позднем возрасте. Мы оцениваем сон, используя самооценку качества сна, Питтсбургский индекс качества сна (PSQI).13 PSQI обладает хорошими психометрическими свойствами14 и, как было показано, надежно коррелирует с заболеваниями старения и смертности15–17. Хотя полисомнография18 обычно считается золотым стандартом измерения качества сна, ее часто непозволительно сложно использовать в больших выборках. Недавнее прямое сравнение показателей сна19 показывает, что, хотя субъективные показатели сна (такие как PSQI) могут иметь определенные недостатки в более старых выборках, они также отражают дополнительные аспекты качества сна, не полностью улавливаемые полисомнографией.Более того, сбор самоотчетов о качестве сна в большой когорте с глубоким фенотипом дает несколько дополнительных преимуществ.
Используя популяционную когорту здоровых взрослых и изучая ряд показателей здоровья в одной и той же популяции, мы можем обойти проблемы, связанные с изучением клинических популяций, и предоставить новые идеи. Прежде всего, исследуя связи между сном и результатами в нескольких областях здоровья в одной и той же выборке, мы можем провести прямые сравнения относительной величины этих эффектов.Во-вторых, более крупные выборки позволяют нам произвести точные оценки размера эффекта, а также привести доказательства в пользу нулевой гипотезы. В-третьих, мы исследуем связь между качеством сна и здоровьем нервной системы в уникально большой здоровой популяции. Предыдущие исследования последствий плохого сна, особенно на нервное здоровье, в основном были сосредоточены на клинических группах населения, таких как страдающие бессонницей.20 21 Хотя такие исследования имеют решающее значение для понимания патологии, демографические особенности и часто скромные размеры выборки этих подходов делают это трудно распространить на здоровые, проживающие в общинах группы населения.Более того, большинство исследований, изучающих возрастные изменения или различия, сосредоточены на (очень) пожилом возрасте, тогда как о молодых и средних людях известно гораздо меньше.6 По этим причинам наше внимание к когорте здоровой мультимодальной продолжительности жизни, вероятно, будет позволяют по-новому взглянуть на тонкие изменения качества сна на протяжении всей жизни.
Мы сосредоточимся на трех вопросах в каждой области здоровья. Во-первых, есть ли связь между качеством сна и здоровьем? Во-вторых, меняются ли сила и характер этих отношений, если возраст включен в качестве ковариаты? В-третьих, меняются ли сила и характер отношений на протяжении жизни? Мы рассмотрим эти вопросы по каждой из четырех областей здоровья.
Методы
Выборка
Когорта из 254412 была набрана как часть популяционной когорты Cam-CAN (www.cam-can.com), отобранной из общей популяции через списки первичного медицинского обслуживания (PCT) в пределах Район Кембридж-Сити (Великобритания); В период с 2010 по 2012 год было отправлено 10 520 пригласительных писем, и желающие участники были приглашены на собеседование у себя дома с вопросами о здоровье, демографических характеристиках образа жизни и основных когнитивных оценках. Размер выборки был выбран так, чтобы учесть 100 участников на дециль на последующих этапах сбора данных, что дает достаточные возможности для отделения возрастных изменений от других источников индивидуальных вариаций.Дополнительные сведения о протоколе проекта см. В Shafto и др. . 12 и Тейлор и др. 22, а для получения дополнительных сведений о наборе данных Cam-CAN посетите http://www.mrc-cbu.cam.ac.uk/datasets/camcan/. Еще одна подгруппа участников, которые были совместимы с МРТ и не имели серьезных когнитивных нарушений, участвовали в сеансе нейровизуализации22 в период с 2011 по 2013 год. Среди участников были носители английского языка, у которых было нормальное или скорректированное до нормального зрение и слух, и они набрали 25 или выше по шкале Mini Обследование психического состояния (MMSE).23 Обратите внимание, что для скрининга на преморбидную деменцию иногда используются другие, более строгие пороговые значения, такие как оценка 88 или выше в пересмотренном когнитивном экзамене Адденбрука (ACE-R) 24. Для полноты мы повторили наш анализ. используя это более строгое отсечение (ACE-R> 88), но не наблюдали заметных различий в наших результатах, поэтому мы сообщаем только результаты, основанные на критериях исключения MMSE. Этическое одобрение исследования было получено от Комитета по этике исследований Кембриджшира 2 (ныне Восточная Англия — Центральный Кембридж) (ссылка: 10 / H0308 / 50).Участники дали письменное информированное согласие. Необработанные данные и код анализа доступны после подписания формы запроса на совместное использование данных (подробнее см. Http://www.mrc-cbu.cam.ac.uk/datasets/camcan/).
Переменные
Показатели сна
Качество сна оценивалось с помощью PSQI, хорошо подтвержденного опросника самооценки13 19, предназначенного для помощи в диагностике нарушений сна. Вопросы касаются режима сна, привычек и вопросов образа жизни, сгруппированных в семь компонентов, каждый из которых дает оценку от 0 (хороший сон / отсутствие проблем) до 3 (плохой сон / серьезные проблемы), которые обычно суммируются с общим баллом PSQI в диапазоне от 0 до 21, причем более высокие баллы отражают худшее качество сна.
Меры по охране здоровья
Когнитивное здоровье
В ряде исследований была обнаружена связь между плохим сном и ухудшением когнитивных функций, в том числе у пожилых людей. Плохой сон влияет на когнитивные способности, такие как управляющие функции25, а также на процессы обучения и памяти, 26 тогда как краткосрочные фармацевтические вмешательства, такие как введение мелатонина, улучшают как качество сна, так и когнитивные функции27 28 Недавняя работа29 пришла к выводу, что « поддержание хорошего качества сна, по крайней мере, в в молодом, зрелом и среднем возрасте способствует лучшему когнитивному функционированию и служит для защиты от возрастных когнитивных нарушений ».Поскольку сон может по-разному влиять на различные аспекты познания, 30 мы включаем показатели, которые охватывают ряд когнитивных областей, включая память, рассуждение, скорость реакции и беглость речи, а также показатель общего познания (см. Таблицу 1 и Shafto et al 12 для более подробной информации).
Здоровье нервной системы
Предыдущие исследования показывают, что люди с серьезным нарушением сна значительно чаще демонстрируют признаки плохого состояния нервной системы.20 31 В частности, предыдущие исследования наблюдали снижение здоровья белого вещества у клинических групп населения, страдающих такими состояниями, как хронические заболевания. бессонница, 21 обструктивное апноэ во сне, 32, 33, чрезмерно долгий сон у пациентов с диабетом, 34 и расстройство поведения во время быстрого сна.35 Многие из этих исследований сосредоточены на гиперинтенсивности белого вещества (WMH), показателе общего объема или количества областей, демонстрирующих невральную патологию низкого уровня (хотя некоторые изучают серое вещество, например, Macey et al 36 и Секстон и др. 37). WMH часто используются в качестве клинического маркера, поскольку продольное увеличение WMH связано с повышенным риском инсульта, деменции и смерти48 и более распространено у пациентов с патологическими нарушениями сна.33 34 Однако использование этого показателя в клинических когортах в значительной степени остается открытым. вопрос о влиянии качества сна на здоровье нервной системы (белого вещества) в неклинических, здоровых группах населения.Чтобы ответить на этот вопрос, мы используем более общий индикатор нервного здоровья белого вещества; фракционная анизотропия (ФА). FA ассоциируется с целостностью белого вещества и миелинизацией.39 40 Мы используем FA, поскольку недавние данные свидетельствуют о том, что WMH представляют собой крайние точки (очаги) повреждения белого вещества и что FA может захватывать весь континуум целостности белого вещества.41 Для получения дополнительной информации относительно точного конвейера белого вещества см. Shafto и др. 12, Тейлор и др. 22 и Киевит и др. .42
Физическое здоровье
Качество сна также является важным маркером физического здоровья, поскольку плохой сон связан с такими состояниями, как ожирение, сахарный диабет 43, общее состояние здоровья21 44 и повышенная смертность от всех причин. переменные, которые охватывают три типа областей здоровья, обычно связанных с плохим сном: состояние сердечно-сосудистой системы, измеряемое по пульсу, систолическому и диастолическому артериальному давлению, 47 самооценка здоровья как в целом, так и за последние 12 месяцев48 и индекс массы тела.49
Психическое здоровье
Предыдущая работа показала, что нарушения качества сна являются центральным симптомом таких форм психопатологии, как большое депрессивное расстройство, включая как гиперсомнию, так и бессонницу, 44 50 и более ранние эпизоды бессонницы значительно увеличивают риск более поздних эпизодов большая депрессия.51 Kaneita et al 52 обнаружили U-образную связь между сном и депрессией, так что люди, регулярно спящие менее 6 часов или более 8 часов, были более склонны к депрессии.И депрессия53, и тревога54, 55 обычно связаны с проблемами сна. Чтобы уловить эти параметры, мы использовали обе шкалы Госпитальной шкалы тревожности и депрессии (HADS) 56, широко используемый и стандартизованный опросник, который фиксирует частоту и интенсивность симптомов тревоги и депрессии, о которых сообщают сами пациенты.
Таблица 1Описание переменных состояния здоровья в каждой из четырех областей (когнитивная, нервная, физическая, психическая)
Статистический анализ
Мы исследовали, изменяются ли модели сна, о которых сообщают сами респонденты, на протяжении всей жизни, как для суммарного балла PSQI, так и для каждого из них. из семи компонентов PSQI.Затем мы исследовали взаимосвязь между качеством сна и четырьмя областями здоровья тремя способами. Во-первых, простая регрессия результатов для здоровья по параметрам сна для определения доказательств связи между плохим качеством сна и плохими исходами для здоровья. Во-вторых, мы включили возраст в качестве ковариаты. Наконец, мы включили термин непрерывного взаимодействия (стандартный, нормальный, масштабированный), чтобы проверить, есть ли доказательства меняющейся взаимосвязи между сном и результатами на протяжении всей жизни.
Для всех регрессий мы использовали байесовский подход по умолчанию, предложенный Лян и др. 57, Rouder and Morey, 58 Wagenmakers59 и Wetzels и др. 60, что позволяет избежать нескольких хорошо задокументированных проблем с p-значениями, 59 позволяет количественно оценить нулевые эффекты и снижает риск множественных проблем сравнения.61 Байесовская регрессия позволяет нам симметрично количественно оценивать доказательства в пользу или против некоторой существенной модели по сравнению с базовой (например, нулевой) моделью. Эта доказательная сила выражается в виде байесовского фактора 62, который можно интерпретировать как относительную вероятность одной модели по сравнению с другой с учетом данных и определенного априорного ожидания. Фактор Байеса, например, 7 в пользу простой модели линейной регрессии, предполагает, что данные в семь раз более вероятны в рамках этой модели, чем модель только с перехватом для данной априорной модели (для эмпирического сравнения p-значений и Байесовские факторы, см. Wetzels et al . 60).Эвристическое резюме доказательной интерпретации можно увидеть на рисунке 1.
Рисунок 1Описательная интерпретация байесовских факторов.
Мы сообщаем логарифмические байесовские факторы для (очень) больших эффектов и обычные байесовские факторы для меньших эффектов. Для вычисления байесовских факторов мы использовали подход байесовского фактора по умолчанию для выбора модели57, 58 в пакете BayesFactor63 с использованием программного пакета R.64 с открытым исходным кодом. симметричный апор Коши с шириной что соответствует 50% -ной уверенности в том, что истинный эффект будет лежать между -0.707 и 0,707. Перед дальнейшим анализом баллы по всем исходам были преобразованы в стандартное нормальное распределение, и любые баллы, превышающие z-балл 4 или -4, были перекодированы как отсутствующие (совокупный процент выбросов по четырем областям здоровья: когнитивное, 0,41%; психическое. 0,16%; нервная 0,37%; физическая 0,031%).
Результаты
Возрастные различия в качестве сна
Во-первых, мы исследовали изменения сна на протяжении всей жизни, исследуя возрастные различия в сумме баллов PSQI (n = 2178, M = 5.16, SD = 3,35, диапазон = 0–19). Регрессирование глобального показателя PSQI по возрасту (см. Дополнительный рисунок 1 в Интернете) продемонстрировало наличие доказательств положительной взаимосвязи на протяжении всей жизни (logBF 10 = 10,45). Это говорит о том, что в целом качество сна снижается на протяжении всей жизни (обратите внимание, что более высокие показатели PSQI соответствуют худшему сну). Хотя мы наблюдали убедительные статистические доказательства возрастной разницы («экстремальной» по Джеффрису62), возраст объяснял только 1,23% дисперсии в общем балле PSQI.Затем мы аналогичным образом регрессировали по каждому из семи компонентов по возрасту. На дополнительном онлайн-рисунке 2 мы видим, что возраст оказывает различное и специфическое влияние на различные аспекты качества сна и не ухудшается равномерно на протяжении всей жизни. Например, мы наблюдали умеренные доказательства того, что латентность сна не изменялась на протяжении всей жизни (латентность сна, BF 01 = 9,25, в пользу нулевого значения), качество сна не показало никаких признаков изменения или стаза (BF 10 = 1,63) и один компонент сна, дневная дисфункция, немного улучшился на протяжении всей жизни (BF 10 = 7.03). Самым сильным возрастным снижением является снижение эффективности, показывающее r-квадрат 6,6%.
Дополнительный материал
Дополнительный рисунок 1Дополнительный материал
Дополнительный рисунок 2Наконец, мы одновременно ввели все семь компонентов в байесовскую множественную регрессию, чтобы проверить, в какой степени они вместе могут предсказывать возраст. Лучшая модель включала все компоненты, кроме задержки сна (logBF 10 = 142,71). Интересно, что эта модель объяснила 13.66% вариации по возрасту, по сравнению с 1,23% для общего балла PSQI и 6,6% для самого сильного отдельного компонента (эффективность). Это показывает, что изменения продолжительности жизни во сне, о котором сообщают сами пациенты, неоднородны и частично независимы, и что определенные закономерности и компоненты необходимо принимать во внимание одновременно, чтобы полностью понять возрастные различия в качестве сна. Эти результаты показывают, что ни сумма баллов PSQI, ни компоненты сна по отдельности полностью не отражают различия в качестве сна на протяжении всей жизни.
Анализ, приведенный выше, предполагает, что концептуализация «плохого сна» как единственного измерения не отражает тонкости изменений продолжительности жизни — часто вычисляемый суммарный показатель мало меняется в течение всей продолжительности жизни, тогда как совокупность симптомов сна показывает гораздо более сильные и более тонкие закономерности. . Чтобы лучше прояснить индивидуальные различия в качестве сна, мы затем воспользуемся анализом латентных классов (LCA) 65. Этот метод позволит нам изучить индивидуальные различия в качестве сна на протяжении всей жизни более подробно, чем это можно сделать с помощью простых линейных регрессий: вместо того, чтобы исследовать непрерывные изменения в Компоненты сна, LCA классифицирует людей на различные типа сна , каждый из которых связан с отдельным профилем «симптомов сна».Если у разных людей есть определенные совокупности проблем со сном, мы можем количественно оценить и визуализировать такие типы сна.
Чтобы проанализировать данные таким образом, мы разделили ответы по каждому компоненту на «хорошие» (0 или 1) или «плохие» (2 или 3). Наши измерения симптомов PSQI находятся на границе между непрерывным и категориальным — хотя некоторые из них полностью непрерывны (например, задержка сна), другие — в меньшей степени. Например, хотя несколько шкал (например, субъективное качество сна) оцениваются по четырем шкалам, они имеют неявно бинарные варианты ответа: «очень хорошо» и «довольно хорошо» с одной стороны, и «довольно плохо» и «очень плохо». с другой.Поскольку аналитическая работа в области психометрии66 предполагает, что шкалы типа Лайкерта могут рассматриваться как непрерывные только от пяти порядковых категорий и выше, при подборе ОЖЦ мы ошибаемся, проявляя осторожность (хотя анализ скрытого профиля, вероятно, даст аналогичные результаты). Обратите внимание, что, хотя наш анализ делит людей на дискретные классы с конкретными профилями, все же возможно изучить вероятность условного ответа «да» на каждый симптом как непрерывную метрику (от 0 до 1), которая отражает характер связи между класс и результат.Моделируя «типы» сна, мы надеемся проиллюстрировать сложные паттерны более понятным образом — в частности, это позволяет нам изучить, изменяется ли вероятность принадлежности к какому-либо «типу» сна в зависимости от возраста.
Затем мы исследовали доказательства различных типов сна, используя набор возможных моделей (варьирующихся от 2 до 6 типов сна). Мы обнаружили, что решение с четырьмя классами дает лучшее решение в соответствии с байесовским информационным критерием67 (BIC для четырех классов = 11 825,65, самый низкий BIC для других решений = 11 884.92 (пять классов) (с 50 повторениями в классе, с максимальным количеством повторений 5000)). Затем мы изучили природу типов сна, распространенность каждого «типа сна» в популяции и изменение вероятности принадлежности к определенному типу сна на протяжении всей жизни. На рисунке 2 показаны профили компонентов четырех идентифицированных типов сна.
Рисунок 2Анализ скрытых классов. Панель (A) показывает профили качества сна для каждого из четырех классов. Панель (B) показывает условную вероятность принадлежности к каждому классу на протяжении всей жизни.
Класс 1, «хорошо спящие», составляет 68,1% участников. Их профиль сна показан на рисунке 2A, вверху слева, и характеризуется низкой вероятностью «плохой» реакции на любой из компонентов сна. Класс 2, «неэффективные спящие», составляет 14,01% участников и характеризуется низкой эффективностью сна: члены этой группы постоянно (100%) сообщают о низкой эффективности сна, несмотря на относительно низкую распространенность других проблем со сном, как показано на рисунке. 2А, вверху справа. Класс 3, «спящие с задержкой», показанный в нижнем левом углу рисунка 2A, составляет 9.28% участников: характеризовались умеренно плохим сном по всем направлениям, но относительно высокой вероятностью плохих оценок по латентности сна (59%), качеству сна (51%) и нарушению сна (31%). Наконец, класс 4, «плохо спящие», составляет 8,5% участников, как показано на рисунке 2A внизу справа. Их реакция на любой из семи компонентов сна, вероятно, будет «плохой» или «очень плохой», почти всегда так же для «качества сна» (94%) и «эффективности сна» (97,7%).
Затем мы включили возраст как ковариату (одновременно включающая ковариату, известную как регрессия скрытого класса , или модели скрытых классов сопутствующих переменных).68 Этот анализ, визуализированный на рисунке 2B, показывает, что вероятность принадлежности к каждому классу по сравнению с эталонным классом (хорошие спящие) значительно изменяется на протяжении жизни для каждого из классов (класс 2 по сравнению с классом 1: бета / SE = 0,05 / 0,00681, t = 7,611; класс 3 по сравнению с классом 1: бета / SE = −0,01948 / 0,0055, t = −3,54; класс 4 по сравнению с классом 1: бета / SE 0,01269 / 0,00478, t = 2,655), для получения дополнительных сведений об обобщенном логите коэффициенты см. Линцер и Льюис.65 Частота класса 1 (хороший сон) достигает пика в среднем и позднем взрослом возрасте, а после 50 лет все более быстро снижается.Класс 2 (неэффективный сон) относительно редко встречается у молодых людей, но распространенность быстро увеличивается у лиц старше 50 лет. С другой стороны, класс 3 (поздно спящие) показывает устойчивое снижение вероятности того, что человек будет демонстрировать этот профиль на протяжении всей жизни. продолжительность жизни, предполагая, что этот специфический образец плохого сна чаще встречается у молодых людей. Наконец, доля представителей класса 4 (плохо спящих) лишь незначительно увеличивается в течение жизни. В совокупности LCA предоставляет дополнительные доказательства того, что суммарный балл PSQI как индикатор качества сна не полностью отражает тонкости возрастных различий.Возрастные изменения в образцах сна характеризуются специфическими кластерами проблем со сном, которые не могут быть адекватно охарактеризованы суммированием баллов по компонентам. Вышеприведенный анализ показывает, как как сводные, так и индивидуальные показатели качества сна меняются на протяжении жизни. Затем мы изучили взаимосвязь между показателями качества сна (семь компонентов и глобальный показатель PSQI) и переменными состояния здоровья (конкретные переменные в четырех областях, как показано в таблице 1).
Сон, области здоровья и возраст
Когнитивное здоровье
Сначала мы исследовали взаимосвязь между качеством сна и семью показателями когнитивного здоровья (подробности см. В таблице 1).Мы визуализируем наши результаты с помощью тайловых графиков.69 Каждая ячейка показывает числовую величину эффекта (r-квадрат, 0–100) двумерной связи между компонентом сна и результатом для здоровья, цвет которой обозначен статистическими данными о взаимосвязи с использованием фактора Байеса. . Если оценка параметра положительна, к значению в квадрате добавляется символ «+» (обратите внимание, что интерпретация зависит от природы переменной, см. Таблицу 1).
Как видно на дополнительном онлайн-рисунке 3, существует несколько взаимосвязей между показателями когнитивного здоровья и показателями качества сна.Однако эти результаты ослабляются в модели множественной регрессии, включая возраст, как показано на рисунке 3.
Дополнительный материал
Дополнительный рисунок 3 Рисунок 3Множественные регрессии между компонентами сна и когнитивным здоровьем. Сила эффекта обозначена цветом с помощью байесовского фактора, а размер эффекта показан как r-квадрат (в процентах из 100). Выборка варьируется в зависимости от компонентов и показателей из-за разной степени отсутствия. Кеттелла и время реакции были измерены только в когорте изображений: среднее N = 648, N = 11.11. Размеры выборки для пяти других областей аналогичны (среднее n = 2300,25, SD = 65,57). ACE-R, Когнитивный экзамен Адденбрука, пересмотренный.
Когнитивные способности, наиболее тесно связанные с плохим сном, — это мера общего когнитивного здоровья, ACE-R и проверка вербальной фонематической беглости. Возникли две закономерности. Во-первых, наиболее надежным предиктором простой и множественной регрессии был общий балл PSQI. Ориентировочно это говорит о том, что совокупный индекс проблем со сном, а не какой-либо конкретный образец плохого сна, является самым большим фактором риска ухудшения когнитивных функций.Во-вторых, после учета возраста наиболее сильно затронутым когнитивным показателем является фонематическая беглость, способность генерировать название как можно больше разных слов, начиная с заданной буквы в течение минуты. Вербальная беглость обычно используется в качестве нейропсихологического теста.70 Предыдущая работа предполагает, что она зависит как от способности группироваться (генерировать слова в семантическом кластере), так и переключаться (переключение между категориями) и особенно уязвима для повреждения лобных и височных долей ( с конкретными регионами, зависящими либо от семантической, либо от фонематической задачи71).Несмотря на скромный размер, наши результаты показывают, что на эту задачу, зависящую от множества исполнительных процессов, особенно влияет плохое качество сна.72 Вторая по значимости ассоциация была с ACE-R, общей батареей когнитивных тестов, похожей по стилю и содержанию на MMSE. . Наблюдалось мало доказательств взаимодействия с возрастом (среднее значение logBF 10 = -2,08, см. Дополнительный рисунок 4 в Интернете), что позволяет предположить, что отрицательная связь между сном и когнитивными функциями является постоянной характеристикой на протяжении всей жизни, а не только у пожилых людей.В совокупности это говорит о том, что плохое качество сна умеренно, но постоянно связано с более низкой общей когнитивной способностью на протяжении всей жизни, в первую очередь с семантической беглостью.
Дополнительный материал
Дополнительный рисунок 4Состояние нервной системы
Используя визуализацию тензора диффузии, мы оценили общий индекс целостности белого вещества в 10 участках73 (показаны на дополнительном рисунке 5 онлайн), взяв среднее значение FA в каждой области белого вещества проценты (ROI) (см. Киевит и др. 42 для получения дополнительной информации).Мы использовали данные подвыборки из 641 человека (возраст M = 54,87, диапазон 18,48–88,96), которые были просканированы с помощью 3T МРТ-сканера (более подробную информацию о конвейере, последовательности и этапах обработки см. В Taylor et al 22 и Киевит и др. 42). Регрессируя рентабельность инвестиций в белое вещество нейронов на качество сна, мы обнаруживаем несколько небольших эффектов с наиболее сильной связью между эффективностью сна и здоровьем нервной системы (см. Дополнительный рисунок 6 в Интернете). Все эффекты таковы, что плохой сон связан с плохим нервным здоровьем, за исключением небольшого эффекта в противоположном направлении для крючковидной и дневной дисфункции (BF 10 = 6.20). Однако, когда возраст включен в качестве ковариаты, отрицательная связь между качеством сна и здоровьем белого вещества ослабляется практически до нуля (рисунок 4, среднее / медианное значение BF 10 = 0,18 / 0,10), а байесовские факторы обеспечивают убедительные доказательства того, что отсутствие связи между качеством сна и целостностью белого вещества. Было замечено одно исключение: использование снотворных связано с улучшением состояния нервной системы кортикоспинального тракта, области, которая, как ранее было установлено, подвержена патологическим проблемам со сном, таким как апноэ во сне.33 Однако этот эффект очень мал (BF 10 = 3,24), учитывая размер выборки и диапазон сравнений, поэтому его следует интерпретировать с осторожностью.
Дополнительный материал
Дополнительный рисунок 5Дополнительный материал
Дополнительный рисунок 6 Рисунок 4Множественные регрессии между компонентами сна и здоровьем нервной системы. Каждая ячейка представляет собой отношение между компонентом сна и средним нервным здоровьем в данном тракте как индекс фракционной анизотрофии.Числа представлены в r-квадрате. Сокращения трактов белого вещества: крючковидный пучок (UNC), верхний продольный пучок (SLF), нижний продольный пучок (ILF), нижний лобно-затылочный пучок (IFOF), малые щипцы (FMin), большие щипцы (FMaj), спинномозговой тракт (CST) ), вентральной поясной извилины (CINGHipp), дорсальной поясной извилины (CING) и переднего таламического излучения (ATR). N незначительно варьируется в зависимости от компонентов из-за различного отсутствия (N среднее = 631,325, SD = 10,32).
Наконец, мы проверили любые взаимодействия, включив в него усредненный термин взаимодействия (сон * возраст, см. Дополнительный рисунок 7 в Интернете). Этот анализ обнаружил доказательства значительного взаимодействия между верхним продольным пучком (SLF) и препаратами для сна (BF 10 = 13,77), так что лучшее нервное здоровье в SLF было связано с более сильным использованием препаратов для сна у пожилых людей. . В совокупности эти результаты предполагают, что в целом, с учетом возраста, проблемы со сном, о которых сообщают пациенты в неклинической выборке, связаны с ухудшением нервного здоровья , а не , хотя есть некоторые свидетельства умеренной связи между лучшим нервным здоровьем. в конкретных трактах и использование снотворных у пожилых людей.
Дополнительный материал
Дополнительный рисунок 7Физическое здоровье
Затем мы проверили, связано ли качество сна с физическим здоровьем. На рисунке 5 показана простая регрессия между качеством сна и физическим здоровьем. Была обнаружена сильная связь между плохим общим сном (суммарный балл PSQI) и плохим самочувствием, как в целом (logBF 10 = 77,51), так и даже в большей степени для здоровья за последние 12 месяцев (logBF 10 = 91,25). . Это может быть связано с тем, что плохой сон по всем компонентам напрямую влияет на общее физическое здоровье53 74 или потому, что люди субъективно воспринимают качество сна как фундаментальную часть общего состояния здоровья.Вторая связь была между ИМТ и плохим качеством сна, в первую очередь плохой продолжительностью (logBF 10 = 4,69).
Рисунок 5Физическое здоровье и качество сна. Числа представляют собой r-квадрат. Обнаружены сильные связи между общими показателями здоровья и качества сна, а также несколько скромных связей с ИМТ и качеством сна. Самостоятельно сообщаемое состояние здоровья (12 месяцев и общее) измерялось в полной когорте (среднее = 2315,37, SD = 66,29), другие показатели измерялись только в когорте, получавшей изображения (среднее = 569.87, SD = 11,16). ИМТ, индекс массы тела.
Это не только повторяет предыдущие результаты, но и согласуется с растущим количеством доказательств, свидетельствующих о том, что короткая продолжительность сна вызывает метаболические изменения, что, в свою очередь, увеличивает риск как сахарного диабета, так и ожирения.43 75 76 Затем мы изучили, действительно ли они эффекты были ослаблены после включения возраста. Мы показываем, что, хотя отношения немного слабее, общая картина сохраняется (см. Дополнительный рисунок 8 в Интернете), что позволяет предположить, что эти ассоциации не являются просто совпадением на протяжении всей жизни.Наши результаты показывают, что качество сна, о котором сообщают сами респонденты, особенно его продолжительность, связано с различиями в показателях физического здоровья в выборке здоровых людей.
Дополнительный материал
Дополнительный рисунок 8Наконец, было обнаружено единственное взаимодействие с возрастом (см. Дополнительный рисунок 9 в Интернете). Хотя плохая продолжительность сна была связана с повышением диастолического артериального давления на у молодых людей, это было связано с более низким диастолическим артериальным давлением на у пожилых людей (BF 10 = 8.53). Это может отражать тот факт, что диастолическое артериальное давление связано со здоровьем сердечно-сосудистой системы по-разному на протяжении всей жизни, хотя, учитывая небольшой размер эффекта, это следует интерпретировать с осторожностью.
Дополнительный материал
Дополнительный рисунок 9Психическое здоровье
Наконец, мы исследовали взаимосвязь между качеством сна и психическим здоровьем, измеренную с помощью HADS.56 Одним из преимуществ HADS в этом контексте является то, что, в отличие от некоторых других определений (например, , Диагностическое и статистическое руководство по психическим расстройствам-V), качество сна не является неотъемлемым (оцениваемым) признаком этих параметров.Как показано на дополнительном онлайн-рисунке 10, существует очень тесная взаимосвязь между всеми аспектами качества сна и показателями как тревожности, так и депрессии. Самыми сильными предикторами депрессии являются дневная дисфункция (logBF 10 = 245,9, r 2 = 19,26%), затем следует общий балл сна (logBF 10 = 170,5, r 2 = 14,92%) и качество сна. (logBF 10 = 106,8, r 2 = 8,9%). Величина эффектов тревожности была сопоставима, но немного меньше по величине.Когда возраст включен в качестве ковариаты, отношения практически не изменились (см. Дополнительный рисунок 11 в Интернете), что позволяет предположить, что эти отношения присутствуют на протяжении всей жизни. Эти результаты повторяют и расширяют предыдущие исследования, предполагая, что качество сна тесно связано как с тревогой, так и с депрессией на протяжении всей жизни.
Дополнительный материал
Дополнительный рисунок 10Дополнительный материал
Дополнительный рисунок 11Наконец, мы исследовали модель с элементом взаимодействия (см. Дополнительный рисунок 12 в Интернете).Наиболее заметно, что мы обнаружили взаимосвязь с возрастом во взаимосвязи между тревожностью HADS и общим PSQI, так что взаимосвязь между тревожностью и общим качеством сна сильнее у молодых людей (BF 10 = 4,6, см. Рисунок 6). В совокупности наши результаты показывают, что плохое качество сна постоянно, прочно и стабильно связано с ухудшением психического здоровья на протяжении всей взрослой жизни.
Дополнительный материал
Дополнительный рисунок 12 Рисунок 6Взаимодействие между качеством сна и тревогой у младшей трети (n = 723, возраст 18.48–46,2) по сравнению с самой старшей третью участников (n = 724, возраст 71,79–98,88). HADS, Госпитальная шкала тревожности и депрессии; PSQI, Индекс качества сна Питтсбурга.
Нелинейные связи между сном и результатами для здоровья
В приведенном выше анализе мы сосредоточились на линейных связях между симптомами и результатами для здоровья. Однако для одного аспекта сна, а именно продолжительности сна (в часах), существуют доказательства того, что эти связи, вероятно, будут нелинейными, так что как более короткий, так и более продолжительный сон связаны с более плохими последствиями для здоровья (например, Grandner и Драммонд, 77 Канейта и др. 78 и Гранднер и др. 79).Это находит отражение в клинических критериях депрессии, которые обычно включают как гиперсомнию, так и гипосомнию как симптомы «нарушения сна». Другими словами, как слишком много, так и слишком мало сна — это неоптимально. Чтобы проверить, наблюдаем ли мы доказательства нелинейности, мы изучили взаимосвязь между исходными оценками продолжительности сна (в часах, не преобразованных в нормы PSQI) и результатами для здоровья в четырех областях. Если связь между сном и результатами действительно имеет U-образную форму (или перевернутую U, в зависимости от шкалы), то байесовская регрессия предпочтет менее экономную модель, включающую квадратичный член.Мы не наблюдали нелинейных ассоциаций между какими-либо переменными нервного или когнитивного здоровья. Мы обнаружили убедительные доказательства наличия квадратичной (индекс q) по сравнению с линейной (индекс l) связи между продолжительностью сна и тревогой HADS (logBF ql = 19,98), даже в большей степени с депрессией HADS (logBF ql = 26,41, рисунок 7А показывает наиболее сильную криволинейную связь, а именно с депрессией). Мы нашли аналогичную U-образную кривую для общего состояния здоровья (BF ql = 277,81) и самооценки здоровья за последние 12 месяцев (BF ql = 887.6), первый показан на рисунке 7В. Вместе эти анализы подтверждают предыдущие выводы о том, что некоторые (хотя и не все) ухудшение состояния здоровья могут быть связаны как со слишком большим, так и с недостаточным количеством сна.
Рисунок 7Криволинейная связь между продолжительностью сна в часах и депрессией (A) по Больничной шкале тревожности и депрессии (HADS) и (B) общим состоянием здоровья (самооценка). Для наглядности к точкам данных было добавлено небольшое количество случайного джиттера.
Обсуждение
В этом исследовании мы сообщаем о связи между возрастными различиями в качестве сна и результатами для здоровья в большой неоднородной по возрасту выборке проживающих в сообществах взрослых из когорты Cam-CAN.Мы обнаружили, что качество сна обычно снижается на протяжении всей жизни, что наиболее сильно сказывается на эффективности сна. Однако возрастные изменения в режимах сна сложны и многогранны, поэтому мы использовали LCA для определения «типов сна», связанных с конкретными профилями качества сна. Мы обнаружили, что у более молодых людей больше шансов, чем у пожилых людей, проявлять проблемы со сном, характеризующиеся плохим качеством сна и более длительной задержкой сна, тогда как у пожилых людей более вероятно, что у них будет неэффективный сон, характеризующийся длительным пребыванием в постели без сна.Более того, вероятность «хорошего» сна, не затронутого какими-либо неблагоприятными симптомами сна, значительно снижается после 50 лет. Примечательно, что более тщательное изучение классов сна выявляет вероятные дополнительные сложности возрастных различий. Категория «плохой сон», наиболее распространенная среди пожилых людей, показывает высокую условную вероятность «плохого сна» по всем симптомам, кроме «дневной дисфункции». Одно из возможных объяснений состоит в том, что почти все люди в этой группе достигли пенсионного возраста.По этой причине они, вероятно, обладают большей гибкостью в адаптации своей повседневной деятельности к своему уровню энергии (в отличие от людей, работающих полный рабочий день), и поэтому с меньшей вероятностью будут считать себя «нарушенными» даже при плохом сне. Хотя для выяснения точного характера этих результатов потребуются более подробные исследования на основе интервью, очевидно, что определенные симптомы меняются не только по распространенности, но и по значению на протяжении всей жизни.
Одним из ключевых преимуществ нашей широкой фенотипической оценки является то, что она позволяет напрямую сравнивать различные показатели качества сна и четыре ключевых области здоровья. Мы обнаружили сильнейшую связь между качеством сна и психическим здоровьем, умеренную взаимосвязь между качеством сна и физическим здоровьем, когнитивным здоровьем и сном, практически все такое, что плохой сон связан с худшими результатами для здоровья. Мы не нашли доказательств связи между самооценкой сна и нервным здоровьем.Примечательно, что наблюдаемые нами отношения в основном стабильны на протяжении всей жизни, затрагивая как молодых, так и пожилых людей. Заметным исключением из этих эффектов является отсутствие какой-либо сильной связи (после учета возраста) между качеством сна и здоровьем нервной системы, индексируемой средней фракционной анизотропией на основе трактов. Возможно, это удивительно, учитывая сильную взаимосвязь в той же выборке между сном и другими исходами (например, психическое здоровье, дополнительный онлайн-рисунок 10), мы обнаружили, что проблемы со сном, о которых сообщают сами пациенты в неклинической выборке, не связаны с фракционной анизотропией, описанной выше и за пределами старости.Это несмотря на то, что предыдущая работа в той же когорте наблюдала от умеренных до сильных ассоциаций между белым веществом и различными когнитивными результатами.42 80 81 Однако, хотя и примечательные, наши результаты не исключают, что такие ассоциации действительно существуют с другими показателями белого вещества, что они будут наблюдаться с помощью объективных измерений сна, таких как полисомнография, или что совместное возникновение возрастного снижения качества сна и белого вещества имеет основную причинную связь, которую невозможно разделить в поперечной выборке.
Одной из сильных сторон нашего исследования является оценка показателей нейровизуализации, а именно фракционной анизотропии, у большого здорового населения, проживающего в сообществе. Дробная анизотропия часто используется в исследованиях старения (например, Madden) 82, относительно надежна83 и чувствительна к клиническим аномалиям, таким как WMH. Однако связь между FA и здоровьем белого вещества является косвенной 40, 84, и ее недостатки включают неспособность различать пересекающиеся волокна (например, Jones et al 40 и Wandell84), уязвимость к движению и тот факт, что это, вероятно, отражает комбинацию основных физиологических свойств.Существуют различные альтернативные показатели белого вещества, включая суммарные показатели диффузии (например, осевой / радиальный / средний коэффициент диффузии), объемные показатели гиперинтенсивности белого вещества и различные инновационные меры, которые в настоящее время разрабатываются, но оценка их физиологической достоверности продолжается.84 85
Хотя существуют ограничения самоотчетов, в том числе в старших когортах 19, включая тот факт, что они, вероятно, отражают другие аспекты здоровья сна, чем полисомнография (сон в лаборатории), наши результаты показывают, что использование самооценки дает значительные преимущества. сообщенные показатели сна: во-первых, получение данных о качестве сна в большой и широко фенотипированной выборке возможно, а во-вторых, наши результаты продемонстрировали четкие и последовательные ассоциации во многих областях как для субъективных (например, самооценка здоровья), так и для объективных показателей (например, памяти тесты, ИМТ), которые повторяют и расширяют предыдущие лабораторные исследования сна.В идеале будущая работа должна одновременно измерять полисомнографию и самооценку в продольных, крупномасштабных когортах, чтобы полностью охватить диапазон перекрывающихся и дополнительных отношений между различными аспектами качества сна и результатами для здоровья19.
Как для самоотчетов, так и для объективных показателей качества сна, открытым остается вопрос о причинно-следственной связи: влияет ли плохой сон на исходы для здоровья, влияют ли проблемы со здоровьем на сон, являются ли они маркерами какой-то третьей проблемы или причинно-следственные связи имеют двусторонний характер. ? Скорее всего, все эти закономерности встречаются в той или иной степени.Предыдущие исследования показали, что качество сна причинно влияет на такие исходы для здоровья, как диабет43 и консолидация памяти1, в то время как другие данные свидетельствуют о том, что депрессия напрямую влияет на качество сна86, 87 и что повреждение нервных структур может влиять на регуляцию сна.88 Хотя наши результаты согласуются с предыдущими Полученные данные, наша выборка из поперечного сечения не может отделить причинную направленность наблюдаемых ассоциаций, поэтому еще предстоит проделать большую работу, чтобы распутать эти сложные причинные пути.
В нашей статье мы сосредотачиваемся на выборке здоровых, неоднородных по возрасту общинных жилищ. Это позволяет нам изучить связь между здоровым старением и качеством сна, о котором мы сообщаем сами, но имеет два ключевых ограничения в интерпретации наших результатов. Прежде всего, наши результаты являются поперечными, а не продольными. Это означает, что мы можем делать выводы о возрастных различиях, но не обязательно об изменениях, связанных с возрастом.89 90 Одна из причин, по которой поперечные и продольные оценки могут расходиться, заключается в том, что пожилых людей можно рассматривать как когорты, которые отличаются от молодых людей. во многих отношениях, чем только возраст.Например, в наш возрастной диапазон входят люди, родившиеся в двадцатых и тридцатых годах ХХ века. По сравнению с людьми, родившимися в 21 веке, эти люди, вероятно, испытали различные различия в раннем развитии (например, менее доступное образование, более низкое качество здравоохранения, более плохое питание и аналогичные модели). Для некоторых из наших мер это неотъемлемые ограничения — на самом деле продольное исследование нейронного старения по своей сути невозможно, поскольку технология сканирования существует недостаточно долго.Это означает, что наши результаты, вероятно, отражают комбинацию эффектов, связанных с возрастными изменениями, а также базовые различия между субпопуляциями, которые могут влиять как на средние различия, так и на траектории развития.
Во-вторых, наша выборка отражает нетипичную популяцию в том смысле, что они хотят и могут посещать лабораторию несколько раз для проведения сеансов тестирования. Эта подвыборка, вероятно, является более здоровой подгруппой всего населения, что будет означать, что диапазон (плохого) качества сна, а также (более плохие) результаты для здоровья, вероятно, будут менее экстремальными, чем в общей популяции.Однако эта проблема не относится к нашей выборке. Фактически, поскольку когорта Cam-CAN была разработана с использованием стратифицированной выборки на основе поставщиков первичной медико-санитарной помощи, наша выборка, вероятно, настолько репрезентативна для популяции, насколько это возможно для когорты такой величины и фенотипической широты (см. Шафто и др. ). 12 для получения дополнительной информации). Тем не менее, более здоровая подвыборка может привести к ограничению диапазона, 91 то есть ослаблению силы наблюдаемых ассоциаций между качеством сна и результатами для здоровья.На практике это означает, что наши результаты, вероятно, распространяются на сопоставимых здоровых взрослых людей, проживающих в сообществе, но не обязательно на группы населения, которые включают людей, страдающих либо клиническим недосыпанием, либо другими серьезными заболеваниями.
Выводы
В совокупности наше исследование позволяет сделать несколько выводов. Во-первых, хотя мы воспроизводим возрастное ухудшение некоторых аспектов качества сна, другие аспекты остаются стабильными или даже улучшаются. Во-вторых, мы показываем, что профиль качества сна меняется на протяжении жизни.Это важно с методологической точки зрения, поскольку предполагает, что суммарные баллы PSQI не отражают полной картины, особенно в выборках, неоднородных по возрасту. Более того, это важно с психологической точки зрения: мы показываем, что «качество сна» является многомерной конструкцией и должно рассматриваться как таковое, если мы хотим понять комплексные эффекты и последствия качества сна на протяжении всей жизни. В-третьих, существует умеренная или сильная связь между качеством сна и когнитивным, физическим и психическим здоровьем, и эти отношения в основном остаются стабильными на протяжении всей жизни.Напротив, мы демонстрируем доказательства того, что в неклинических популяциях плохой сон, о котором сообщают сами пациенты, ненадежно связан с ухудшением нервного здоровья. Наконец, мы обнаружили, что для абсолютной продолжительности сна мы повторяем предыдущие результаты, согласно которым продолжительность сна как дольше, так и короче среднего связана с ухудшением общего состояния здоровья, о котором сообщают сами пациенты, и более высоким уровнем депрессии и беспокойства.
Вместе с предыдущими экспериментальными и продольными данными наши результаты показывают, что по крайней мере некоторое возрастное ухудшение показателей здоровья может быть связано с более низким качеством сна.Мы показываем, что самооценка качества сна может быть важным показателем других аспектов здорового функционирования на протяжении всей жизни, особенно для психического и общего физического здоровья. Наши результаты показывают, что точное понимание качества сна необходимо для понимания и поддержки здорового старения на протяжении всей жизни.
Благодарности
Мы хотели бы поблагодарить Ричарда Мори и Эрика-Яна Вагенмакерса за ценные предложения относительно использования пакета BayesFactor.Мы благодарны респондентам Кембриджского центра по проблемам старения и неврологии и их группам первичной медико-санитарной помощи в Кембридже за их участие в этом исследовании. Мы также благодарим коллег из MRC Cognition and Brain Sciences Unit MEG и MRI за их помощь.
Старение и сон: как старение влияет на сон?
Ожидается, что число пожилых людей в США значительно вырастет в течение следующих нескольких десятилетий. Фактически, в то время как люди старше 65 составляли около 15% населения США.В 2016 г. ожидается, что они будут составлять более 21% населения к 2040 г. Эта тенденция также проявляется во всем мире, поскольку, по оценкам Организации Объединенных Наций, количество людей старше 60 лет удвоится к 2050 г. и утроится к 2100 г.
Старение связано с многочисленными проблемами со здоровьем, включая проблемы со сном. Фактически, плохой сон может способствовать возникновению многих из этих проблем, снижая качество жизни людей старше 65 лет.
Чтобы удовлетворить уникальные потребности пожилых людей, как никогда важно понимать влияние старения на здоровье.Поскольку почти треть нашей жизни мы проводим во сне, анализ взаимосвязи между старением и сном является фундаментальной частью общего укрепления здоровья пожилых людей.
Почему старение влияет на сон?
Пожилые люди часто испытывают изменения в качестве и продолжительности сна. Многие из этих изменений происходят из-за изменений внутренних часов организма. Основные часы в части мозга, называемой гипоталамусом, состоят из примерно 20 000 клеток, которые образуют супрахиазматическое ядро (SCN).
SCN контролирует 24-часовые суточные циклы, называемые циркадными ритмами. Эти циркадные ритмы влияют на суточные циклы, например, когда люди проголодались, когда организм вырабатывает определенные гормоны, и когда человек чувствует сонливость или бодрость.
Когда люди стареют, их сон меняется из-за эффектов старения SCN. Ухудшение функции SCN может нарушить циркадные ритмы, напрямую влияя на то, когда люди чувствуют усталость и бдительность.
SCN получает информацию от глаз, а свет — один из самых мощных сигналов для поддержания циркадных ритмов.К сожалению, исследования показывают, что многие пожилые люди недостаточно подвержены дневному свету, в среднем около одного часа в день. Воздействие дневного света может быть еще более ограничено для людей, живущих в домах престарелых, а также для людей с болезнью Альцгеймера.
Изменения в производстве гормонов, таких как мелатонин и кортизол, также могут играть роль в нарушении сна у пожилых людей. С возрастом организм вырабатывает меньше мелатонина, который обычно вырабатывается в темноте, что помогает уснуть за счет координации циркадных ритмов.
Состояние здоровья и сон
Психическое и физическое здоровье также может мешать сну. Состояния, которые обычно влияют на сон у пожилых людей, включают депрессию, беспокойство, сердечные заболевания, диабет и состояния, вызывающие дискомфорт и боль, такие как артрит.
Взаимосвязь между физическим здоровьем и сном осложняется тем фактом, что у многих пожилых людей диагностировано более одного состояния здоровья. Фактически, в опросе «Сон в Америке», проведенном в 2003 году Национальным фондом сна, было изучено 11 распространенных состояний здоровья и обнаружено, что 24% людей в возрасте от 65 до 84 лет сообщили, что у них диагностировано четыре или более заболеваний.Люди с множественными заболеваниями чаще сообщали о том, что спят менее шести часов, имеют плохое качество сна и испытывают симптомы нарушения сна.
Проблемы со сном также могут быть связаны с побочными эффектами лекарств. Почти 40% взрослых старше 65 лет принимают пять и более лекарств. Многие безрецептурные и рецептурные лекарства могут способствовать нарушению сна. Например, антигистаминные препараты и опиаты могут вызывать дневную сонливость, в то время как лекарства, такие как антидепрессанты и кортикостероиды, могут не давать пожилым людям спать и способствовать развитию симптомов бессонницы.Взаимодействие нескольких лекарств может вызвать непредвиденные эффекты на сон.
Образ жизни и сон
Плохое качество сна у пожилых людей может быть связано с изменениями образа жизни, которые часто происходят с возрастом. Например, выход на пенсию приводит к меньшему количеству работы вне дома и, возможно, к большему количеству дневного сна и меньшему структурированному графику сна. Другие существенные изменения в жизни, такие как потеря независимости и социальная изоляция, могут усилить стресс и беспокойство, что также может способствовать проблемам со сном.
Как старение влияет на сон?
Старение по-разному влияет на людей. В то время как некоторые пожилые люди могут не иметь серьезных нарушений сна, другие жалуются на то, что они недосыпают и качество сна ухудшается. Эксперты обнаружили несколько распространенных нарушений сна у пожилых людей:
- Изменение режима сна : С возрастом циркадные ритмы организма сдвигаются вперед во времени. Этот сдвиг называется опережением фазы. Многие пожилые люди воспринимают этот фазовый прогресс как более раннее утомление днем и более раннее пробуждение утром.
- Пробуждение ночью : Исследования также показали, что с возрастом люди часто испытывают изменения в архитектуре своего сна. Архитектура сна относится к тому, как люди проходят через разные стадии сна. Пожилые люди проводят больше времени на ранних, более легких стадиях сна и меньше — на более поздних, более глубоких стадиях сна. Эти сдвиги могут способствовать тому, что пожилые люди чаще просыпаются ночью и имеют более фрагментированный и менее спокойный сон.
- Дневной сон : По оценкам исследований, около 25% пожилых людей дремлют по сравнению с примерно 8% молодых людей.Хотя некоторые эксперты предполагают, что короткий дневной сон может быть полезным, многие согласны с тем, что продолжительный сон и дневной сон могут затруднить засыпание перед сном и вызвать нарушения сна в ночное время.
- Более длительное восстановление после изменения режима сна : Изменения в том, как организм регулирует циркадные ритмы, затрудняют для пожилых людей возможность приспособиться к внезапным изменениям в их режимах сна, например, при переходе на летнее время или при смене часовых поясов.
Нужно ли пожилым людям меньше спать?
Согласно Национальному институту старения, считается мифом, что пожилым людям требуется меньше сна, чем молодым. Многим пожилым людям трудно высыпаться, но это не значит, что им нужно меньше спать. Количество сна, необходимое человеку, может уменьшаться от младенчества до взрослого возраста, но эта тенденция, похоже, прекращается к 60 годам. В рекомендациях Национального фонда сна рекомендуется, чтобы люди старше 65 лет спали от семи до восьми часов каждую ночь.
Общие проблемы со сном у пожилых людей
По оценкам исследователей, от 40% до 70% пожилых людей имеют хронические проблемы со сном, и до половины случаев могут быть недиагностированными. Хронические проблемы со сном могут значительно мешать повседневной деятельности пожилых людей и снижать качество их жизни. Общие проблемы со сном у пожилых людей включают:
- Боль : Дискомфорт и боль могут привести к недостаточному отдыху у некоторых пожилых людей. Боль и бессонница могут стать порочным кругом, в котором меньшее количество сна может привести к усилению боли, поэтому важно поговорить с врачом, если боль мешает спать.
- Ночное мочеиспускание : Ночное мочеиспускание, также называемое никтурией, увеличивается с возрастом из-за физических изменений в мочевыводящей системе, среди прочих факторов. Эта проблема может затрагивать до 80% пожилых людей, что приводит к частым нарушениям сна.
- Бессонница : Постоянные трудности с засыпанием или засыпанием — одна из наиболее распространенных проблем со сном у пожилых людей. Бессонница может быть вызвана множеством совпадающих факторов, но ее можно улучшить с помощью лечения.
- Дневная сонливость : Многие люди считают, что чувство усталости в течение дня — нормальная часть старения, но это не так. Около 20% пожилых людей испытывают чрезмерную дневную сонливость, что может быть признаком основного состояния здоровья, а не просто старости. Чрезмерная дневная сонливость у пожилых людей может быть симптомом таких проблем со здоровьем, как апноэ во сне, когнитивные нарушения или сердечно-сосудистые проблемы.
- Апноэ во сне : Обструктивное апноэ во сне может вызывать остановки дыхания во время сна.Эти паузы связаны с повторным коллапсом (апноэ) или частичным коллапсом (гипопноэ) верхних дыхательных путей. Апноэ во сне вызывает фрагментарный сон и может влиять на уровень кислорода в организме, что приводит к головным болям, дневной сонливости и затруднениям с ясным мышлением.
- Синдром беспокойных ног : Синдром беспокойных ног (RLS) поражает от 9% до 20% пожилых людей, в то время как периодические движения конечностей во время сна (PLMS) поражают от 4% до 11%. СБН вызывает позывы пошевелить ногами во время отдыха или сна.PLMS вызывает непроизвольные движения в нижних конечностях, чаще всего в стопах. Оба нарушения могут значительно повлиять на сон и общее качество жизни.
- Расстройство быстрого сна : Расстройство быстрого сна (RBD) в первую очередь поражает пожилых людей. Хотя тела большинства людей еще пребывают во сне, это расстройство может заставить людей разыгрывать свои мечты, иногда даже с применением насилия.
Советы по сну для пожилых людей
Исследования показали, что пожилые люди могут предпринять шаги, чтобы улучшить свой сон.Эти шаги часто включают сосредоточение внимания на улучшении гигиены сна и выработке привычек, способствующих качественному сну. Вот несколько советов, как лучше выспаться в золотые годы:
- Упражнение : Пожилые люди, которые регулярно занимаются спортом, быстрее засыпают, дольше спят и сообщают о более высоком качестве сна. Физические упражнения — одно из лучших средств, которые пожилые люди могут сделать для своего здоровья. Национальный институт старения предлагает полезные советы по безопасным тренировкам в пожилом возрасте.
- Уменьшите количество отвлекающих факторов в спальне : Телевизоры, мобильные телефоны и яркий свет могут затруднить засыпание. Держите телевизор в другой комнате и старайтесь не заснуть, когда он включен. Уберите электронику из спальни и оставьте спальню только для сна и секса.
- Избегайте веществ, мешающих спать : Такие вещества, как алкоголь, табак, кофеин и даже большие приемы пищи в конце дня могут затруднить сон. Попробуйте бросить курить, сократить потребление кофеина и поужинать как минимум за четыре часа до сна.
- Соблюдайте регулярный график сна : Помните, что старение затрудняет восстановление после утраченного сна. Избегайте резких изменений режима сна. Это означает, что нужно ложиться спать и просыпаться в одно и то же время каждый день и стараться не спать слишком долго.
- Разработайте распорядок дня перед сном : Найдите занятия, которые помогут вам расслабиться перед сном. Многим пожилым людям нравится принимать ванну, читать или отдыхать перед сном в тишине.
Безопасный сон для пожилых людей
Недостаток сна у пожилых людей может привести к более высокому риску падений и несчастных случаев.По мере того, как люди стареют, полезно вносить изменения в обстановку в спальне, чтобы снизить риск несчастных случаев и упростить обращение за помощью в случае необходимости. Вот несколько шагов, которые следует учитывать для более безопасного ночного сна:
- Держите телефон у кровати : Важно иметь возможность позвать на помощь, не вставая с постели. Положите телефон на тумбочку и, что еще лучше, держите рядом список важных телефонных номеров. Будьте осторожны, держите рядом сотовый телефон, особенно если он получает слишком много уведомлений в ночное время или если есть слишком много соблазна взглянуть на яркий экран.
- Убедитесь, что свет находится в пределах досягаемости. : Легкодоступный источник света снижает необходимость спотыкаться в темноте при вставании с кровати. Это может снизить риск споткнуться и упасть при попытке найти выключатель света. Освещение с датчиками движения может быть полезно в коридорах или в ванной.
- Уменьшите опасность в спальне : Никогда не курите в постели и будьте осторожны при размещении в спальне предметов, которые могут стать опасными для спотыкания, таких как коврики, шнуры, табуреты и мебель.
- Была ли эта статья полезной?
- Да Нет
положений для сна — лучшее (или худшее)
У всех есть предпочтительное положение для сна, будь то на животе, на спине, на боку или даже свернувшись калачиком с дополнительной подушкой. Обычно это просто личный выбор, и вы ничего об этом не думаете, однако он может существенно повлиять на ваш сон, особенно если у вас проблемы с дыханием.
Когда пришло время ложиться спать, какую позу вы предпочитаете принять, прежде чем уснуть?
Это важный вопрос, особенно если у вас апноэ во сне, потому что положение во время сна может повлиять на качество сна, а также на то, насколько хорошо вы себя чувствуете на следующий день.
Какое положение для сна лучше всего при апноэ во сне?
Лежа создает условия для дыхания вашего тела, отличные от того, когда вы стоите.
Когда вы стоите или сидите, ваши дыхательные пути направлены вниз, что позволяет свободно дышать и воздушный поток. Однако, когда вы ложитесь, ваше тело вынуждено дышать в горизонтальном положении, а это означает, что теперь сила тяжести действует против ваших дыхательных путей.
Не рекомендуется спать на спине
Если вы храпите или страдаете апноэ во сне, вы, вероятно, знаете, что лежать на спине — худшее положение, потому что сила тяжести увеличивает склонность вашей челюсти, языка и мягкого неба к горлу, что сужает дыхательные пути и может привести к усилению дыхания. затрудненное дыхание.
Немного лучше спать на животе
Сон на животе может показаться хорошей альтернативой для решения проблемы гравитации, потому что направленная вниз сила тянет ваш язык и небо вперед. Хотя до некоторой степени это верно, ваш рот и нос в конечном итоге либо блокируются подушкой, либо портятся ею, или ваша шея должна быть повернута в сторону, чтобы поддерживать дыхание, и все это контрпродуктивно для очистки дыхательных путей, чтобы избежать храп и апноэ во сне.
Лучше спать на боку
Исследования показали, что лежание на боку кажется идеальным для людей, которые храпят и страдают апноэ во сне, 1 , поскольку их дыхательные пути более стабильны и с меньшей вероятностью разрушатся или ограничат воздух.
Однако эта позиция не всегда бывает естественной для некоторых людей. Обычно люди начинают лежать на боку, а затем перекатываются на спину, когда храп и апноэ во сне находятся в наиболее тяжелом состоянии.
Сон на боку может быть лучшим вариантом, если вы жаждете глубокого спокойного сна и долгих дней бодрствования.
Может помочь правая подушка
Контурная подушка или подушка с пеной с эффектом памяти, которая держит форму, может помочь направить ваше тело и удерживать голову в правильном положении, чтобы вы могли спать на боку.Чтобы узнать больше о лучших способах сна, ознакомьтесь с нашей статьей о соблюдении надлежащей гигиены сна или просмотрите подушки в магазине.
Получите бесплатную оценку сна
Если у вас проблемы со сном, эта бесплатная оценка сна поможет вам понять, как улучшить сон. В ходе оценки вам задается ряд простых вопросов, призванных помочь вам раскрыть причину вашей проблемы, а результаты будут отправлены вам по электронной почте.
Если вы подозреваете, что у вас апноэ во сне, ответ на этот вопрос может дать домашний тест на сон.
Бессонница — HSE.ie
Бессонница означает, что у вас постоянные проблемы со сном. Обычно становится лучше, если вы меняете привычки сна.
Проверьте, есть ли у вас бессонница
У вас бессонница, если вы регулярно:
- трудно заснуть
- просыпаться несколько раз ночью
- ложиться спать ночью
- рано вставать и не может снова заснуть
- все еще чувствуешь усталость после пробуждения
- трудно заснуть в течение дня, даже если ты устал
- чувствуешь усталость и раздражительность днем
- трудно сосредоточиться в течение дня, потому что тебе ‘ устал
Эти симптомы могут сохраняться месяцами, а иногда и годами.
Сколько вам нужно сна
Каждому нужно разное количество сна.
В среднем нам необходимо:
- Взрослые — от 7 до 9 часов
- Дети — от 9 до 13 часов
- Малыши и младенцы — от 12 до 17 часов
Причины бессонницы
Наиболее частыми причинами бессонницы являются:
- стресс, тревога или депрессия
- шум
- комната, в которой слишком жарко или холодно
- неудобные кровати
- алкоголь, кофеин или никотин
Есть некоторые болезни и лекарства, которые могут нарушить сон.Поговорите со своим терапевтом, если вас это беспокоит.
Как вы можете лечить бессонницу самостоятельно
Бессонница обычно проходит, если вы измените свой сон.
Просмотр телевизора или использование таких устройств, как смартфон прямо перед сном, может привести к плохому сну. Вам также следует избегать курения или употребления алкоголя, чая или кофе по крайней мере за 6 часов до сна.
Попробуйте:
- ложиться спать и просыпаться в одно и то же время каждый день
- расслабляться как минимум за 1 час перед сном — например, принять ванну или почитать книгу
- ложиться спать только тогда, когда вы чувствуете усталость
- Убедитесь, что ваш матрас, подушки и покрывала удобны
- Регулярно занимайтесь спортом в течение дня
Следующие факторы также могут способствовать плохому ночному сну:
- обильное питание поздно вечером
- упражнения не менее 4 часов перед сном
- дневной сон
- вождение, когда вы чувствуете сонливость
- сон после плохого ночного сна — вместо этого придерживайтесь обычных часов сна
Чем может помочь фармацевт
Вы можете получить лекарственные травы в аптеке .Однако они не избавят вас от бессонницы и имеют множество побочных эффектов.
Травяные средства часто вызывают сонливость на следующий день. Возможно, вам будет сложно что-то сделать.
На следующий день после приема нельзя садиться за руль.
Важно обратиться к терапевту, если:
- изменение привычек сна не помогло
- у вас были проблемы со сном в течение нескольких месяцев
- ваша бессонница влияет на вашу повседневную жизнь таким образом, что вам трудно справиться
Они могли взаимодействовать с другими лекарствами.Сообщите фармацевту, какие таблетки вы уже принимаете.
Лечение у терапевта
Ваш терапевт попытается выяснить, что вызывает вашу бессонницу, чтобы вы получили правильное лечение.
Иногда вас направят к терапевту для проведения когнитивно-поведенческой терапии. Это может помочь вам изменить мысли и поведение, которые мешают вам спать.
Плохой сон часто является признаком:
Снотворного
Врачи общей практики теперь редко назначают снотворное для лечения бессонницы.Снотворное может иметь серьезные побочные эффекты, и вы можете стать зависимым от них. Также было показано, что они увеличивают риск переломов бедра и деменции.
Снотворные назначают только на несколько дней или максимум недель, если:
- ваша бессонница очень тяжелая
- другие методы лечения не помогли
Нарушения сна
Расстройства сна также известны как парасомнии . Наиболее распространенные из них:
- ночные кошмары — внезапный шок от сна, обычно с криком или криком, примерно через 90 минут после засыпания
- сонный паралич — когда вы бодрствуете, но не можете пошевелить телом и не можете говорить, когда просыпаетесь ото сна
- лунатизм — ходьба по дому, блуждание на улице, переноска вещей или поиск в шкафу
- Синдром беспокойных ног — постоянное непроизвольное раздражение ног, вызывающее движение, когда вы ложитесь спать
Обструктивное апноэ во сне
Обструктивное апноэ во сне — это состояние, при котором время от времени возникает повторяющееся коллапс верхних дыхательных путей во время сна.Это приводит к нерегулярному дыханию ночью и чрезмерной сонливости днем.
 письмо Минфина от 16.11.2016 № 03-11-11/67299).
письмо Минфина от 16.11.2016 № 03-11-11/67299).